intestins
Abondance de gaz dans l'intestin et l'estomac, accompagnée de ballonnements.
![]() Par
vogot
Le 02/05/2025
Par
vogot
Le 02/05/2025
Ballonnements, sensation de ventre gonflé, pets plus ou moins nauséabonds : tous ces symptômes, gênants mais sans gravité, proviennent de la digestion. Distension de l’abdomen due au développement des gaz dans l’estomac ou l’intestin (fermentation anormale des substances alimentaires absorbées).
Inflammation chronique: Comment la bloquer
![]() Par
vogot
Le 27/08/2018
Par
vogot
Le 27/08/2018
Réaction normale du système immunitaire, l’inflammation, lorsqu’elle devient persistante, peut favoriser l’apparition de maladies rhumatismales mais aussi cardiaques ou cancéreuses.
Définition
Elle est sans conteste notre meilleure ennemie. Une arme à double tranchant pouvant tout à la fois nous sauver la vie ou nous rendre gravement malade. L’inflammation, ce processus naturel permettant de se débarrasser d’envahisseurs tels que bactéries, virus et parasites, peut, dans certaines conditions, se retourner contre notre organisme et rentrer dans une phase anormale perdurant plusieurs semaines, voire de nombreuses années ou toute la vie. On parle alors d’inflammation chronique.
Objectif
L’objectif des suppléments anti-inflammatoires est non seulement de faire régresser la douleur, si elle est présente, mais aussi et surtout de diminuer voire de stopper la prise d’anti-inflammatoires non stéroïdiens (AINS) non dénués d’effets secondaires sur la paroi de l’estomac et sur les reins.
Qu’elle soit silencieuse ou douloureuse, l’inflammation a toujours fait le lit de maladies dites de civilisation diverses et invalidantes : maladies cardiovasculaires, arthrites, inflammations intestinales… Même si c’est le premier système de défense de l’organisme et qu’il ne faudrait surtout pas la réduire à néant, les chercheurs la reconnaissent désormais comme un élément-clé à bien maîtriser car avec l’oxydation et la glycation, c’est le troisième mécanisme fondamental du vieillissement.
Cibles prioritaires
Parmi les organes et fonctions les plus touchés par l’inflammation on peut citer :
Les articulations
Allant de la simple douleur dans un endroit spécifique jusqu’à la polyarthrite rhumatoïde et la spondylarthrite ankylosante, en passant par la pratique d’une activité physique intense qui augmente les phénomènes inflammatoires. Pour contrer ces inflammations articulaires, il existe de multiples nutriments et plantes qu’il ne faut pas hésiter à coupler pour une meilleure synergie entre eux.
-
Le curcuma qui va inhiber les enzymes COX et LOX.
-
Le shiitaké, et surtout l’harpagophytum qui contient et qui possède une action anti-inflammatoire puissante très utile en cas de polyarthrite rhumatoïde.
-
Le Reishi rouge qui s’oppose aux cytokines inflammatoires.
-
La quercétine qui pourrait agir en seulement deux ou trois jours à raison de 750 mg quotidiens.
-
Le cyplexinol et le bêta-sitostérol en inhibant l’IL-1 et l’IL-6.
-
Et en complément les enzymes systémiques qui complètent les premières substances.
Le cœur et les vaisseaux sanguins, et en particulier les artères
La prise d’acide palmitoléique issu des baies de palmier nain et les pépins de courge s’avèrent utiles après un infarctus du myocarde ou simplement pour prévenir les risques cardiovasculaires liés à l’inflammation chronique.
Le cerveau
-
Les ginsénosides du ginseng ont une action anti-inflammatoire à ce niveau et pourraient même limiter la mort cellulaire par inflammation chronique qui est souvent reliée à la maladie d’Alzheimer.
-
Le ptérostilbène qui améliorerait les fonctions cognitives.
-
La lutéoline qui diminue des niveaux excessifs d’IL-1 et d’IL-6 dans le cerveau et améliore ainsi les fonctions cognitives.
Les intestins
Notamment l’inflammation chronique de la muqueuse intestinale repérable lors de l'affection de l'intestin émotif (A.I.E.) ou de la maladie de Crohn.
-
La boswellia serrata (en bloquant la 5-LOX), le zinc (en modulant la COX-2) et le curcuma (en inhibant COX et LOX) sont à prendre en premier lieu avec la prise d’une formule probiotique à base de Lactobacilles et de Bifidobactéries qui ont aussi une action anti-inflammatoire à ce niveau.
Les poumons
Plus spécifiquement en cas d’asthme et d’allergies, plusieurs compléments sont à prendre :
-
La quercétine, la rutine ainsi que la lutéoline qui suppriment les réponses inflammatoires induites par les allergènes en inhibant la LOX-5.
-
L’Astragale et le trans-resvératrol et OPC de raisin peuvent être pris en complément.
Et si besoin, l’acide ursolique issu du Néflier japonais inhibe l’ELH, l’élastase leucocytaire humaine, et baisse donc l’inflammation pulmonaire en cas d’infections virales importantes (H1N1, SRAS).
La prostate et les voies urinaires
Dans cette optique, la quercétine serait un complément phare car elle soulagerait ainsi les prostatites et les inflammations chroniques des voies urinaires.
La sphère ORL
Dans ce domaine, c’est Omega 3 - EPA et Vitamine E qui s’imposent en maîtres car ils inhibent à ce niveau la libération de médiateurs inflammatoires. Les omégas 3 participent au bon développement du cerveau, des nerfs, de la rétine. ils sont donc importants.
Acteurs des réactions inflammatoires: quels suppléments agissent contre ?
Le NF-kappa B
Cette protéine joue un rôle fondamental dans le contrôle de l’expression des gènes encodant les cytokines pro-inflammatoires. C’est elle qui régule les mécanismes liés à l’inflammation.
L’andrographis inhibe son activité et réduit donc naturellement la production de cytokines (Interleukines, TNF-alpha) et de PGE-2. Il est très efficace contre les douleurs articulaires.
La quercétine inhibe également cette voie ; l’AC-11 et la S-acétyl-glutathione diminuent son taux.
Les cytokines inflammatoires
Parmi les cytokines, qui sont de petites protéines, on en distingue trois principales :
-
Le TNF-alpha (Tumor Necrosis Factor alpha), un marqueur de l’inflammation.
-
L’Interleukine IL-1.
-
L’Interleukine IL-6.
Les cytokines sont reliées à la dégradation des cartilages. Le cyplexinol, en inhibant l’IL1 et l’IL-6 est aussi utile en cas de douleurs articulaires.
Le trans-resveratrol inhibe leur libération notamment lors des syndromes respiratoires obstructifs.
Le zinc modifie la sécrétion des cytokines, notamment au niveau intestinal.
La lutéoline supprime des niveaux excessifs de cytokines, type IL-6 et IL-1b dans le cerveau.
Et globalement, la L-ergothionéine a une action sur ces interleukines et la S-acétyl-glutathione permet de baisser le TNF-alpha.
La C-réactive Protéine (CRP)
C’est un marqueur physiologique des processus inflammatoires. Elle est produite rapidement en réponse à l’IL-6 et son dosage plasmatique permet de diagnostiquer l’état inflammatoire.
L’acide palmitoléique agit dessus, l’huile de Krill permet de la baisser de 30% environ et l’extrait d’Andrographis la fait baisser également.
Les eicosanoïdes (prostaglandines PGE-2, leucotriènes)
Les eicosanoïdes sont synthétisés à partir de l’acide arachidonique sous l’action d’enzymes clés, les Cyclo-oxygénases (COX) et les Lipo-oxygénases (LOX) :
-
La COX-1 intervient dans la formation de prostaglandines et de thromboxane A2 qui favorise les thromboses artérielles.
-
La COX-2 est directement impliquée dans l’inflammation chronique.
-
La LOX-5 génère des leucotriènes qui sont des molécules impliquées dans de nombreuses maladies inflammatoires. Ils provoquent l’inflammation en accélérant les dommages oxydatifs radicalaires, la dislocation du calcium et les réactions auto-immunes. Ils peuvent intervenir dans l’ischémie, l’athérosclérose, les phénomènes allergiques…
Sulforaphane: Stress et bactéries intestinales
![]() Par
vogot
Le 12/05/2018
Par
vogot
Le 12/05/2018
Depuis quelques années, la recherche découvre avec stupéfaction les implications innombrables de notre microbiote sur le bon fonctionnement du corps. Chaque semaine ou presque, celle-ci attribue à ces 100 000 milliards de micro-organismes qui vivent dans notre organisme, un nouveau rôle sur un mécanisme déterminant de notre santé. Les chercheurs ont d’abord cru qu’il se cantonnait à la digestion, puis qu’il s’étendait à l’immunité, à la prévention des maladies chroniques, à l’inflammation, aux troubles de l’humeur, à la régulation du système nerveux et désormais on apprend que sa qualité influe sur la probabilité de souffrir de troubles du stress post-traumatique.
Microbiote: qu'est-ce c'est?
L’écosystème digestif ou microbiote est particulièrement important car il conditionne notre état de santé. Il est formé d’une microflore très abondante (de l’ordre de cent mille milliards de bactéries) de plusieurs centaines d’espèces différentes parmi lesquelles on distingue :
-
Une microflore de protection, formée d’espèces des genres Bacteroïdes, Lactobacillus, Bifidobacterium dont le rôle est de préserver l’hôte contre les troubles infectieux et dégénératifs.
-
Une microflore sous-dominante, formée d’entérocoques et d’entérobactéries, qui peut avoir une action protectrice ou infectieuse opportuniste, suivant les espèces microbiennes présentes et la résistance immunitaire de l’hôte.
-
Une microflore résiduelle fluctuante, formée entre autres de clostridies, de streptocoques, de staphylocoques, de levures et de champignons microscopiques et dont le pouvoir pathogène se manifeste lors d’une diminution de la flore de protection (par exemple en cas d’immunodéficience ou de certains traitements thérapeutiques).
De récentes recherches par le séquençage du génome (identification par l’ARN16S des espèces bactériennes) ont permis de diviser le microbiote humain en 3 embranchements : Formicutes, Bacteroidetes, et Actinobacteriae. Chaque individu possède son propre microbiote (carte d’identité bactérienne) mais 30% de l’ensemble des espèces bactériennes sont présents chez 60 % des individus.
Depuis plus de 30 ans, on sait que des bactéries probiotiques peuvent intervenir dans le traitement des troubles digestifs tels que la constipation et la diarrhée, mais plus récemment il a été mis en évidence qu'elles peuvent aussi jouer un rôle dans le traitement d'affections telles que l’obésité, le diabète de type 1, les allergies et la maladie de Crohn. Il faudra cependant attendre que le programme de recherche international MetaHIT en révèle davantage.
L’importance de la qualité du microbiote
Si vous ne connaissez pas ce trouble très fréquent, sachez que vous pouvez en être victime après l’expérience d’un événement traumatisant, comme un accident de voiture, des sévices physiques et sexuels, ou encore un désastre naturel. C’est un phénomène très répandu qui provoque un certain nombre de symptômes récurrents comme des cauchemars, des souvenirs répétitifs et envahissants, de l’évitement, des altérations émotionnelles et l’hyperactivation du système nerveux (irritabilité, difficultés de concentration, hypervigilance…) mais il ne survient pas chez tout le monde.
Pour le même évènement traumatisant, un individu peut développer un stress post-traumatique, tandis qu’un autre peut y échapper complètement.
Cette destinée incertaine n’est pas une simple affaire de pile ou face: des chercheurs avaient jusque-là remarqué que les mauvaises expériences liées à l’enfance ainsi qu’une mauvaise hygiène de vie pouvaient faire pencher le sort d’un individu du mauvais côté de la balance.
Mais un nouveau facteur semble carrément nier le rôle du hasard (je vous rappelle, que le hasard n'existe pas...) dans ce dénouement: la qualité du microbiote.
En comparant les microbiotes des personnes qui souffrent de troubles du stress post-traumatique avec ceux des personnes qui y ont échappé malgré l’expérience d’un événement traumatisant, les chercheurs ont remarqué une différence de taille.
Les victimes du stress post-traumatique présentaient des quantités considérablement réduites pour 3 types de bactéries: Actinobacteria, Lentisphaerae and Verrucomicrobia.
Or, deux des fonctions connues de ces bactéries sont la régulation du système immunitaire et la modulation des niveaux d’inflammation. Au cours du stress-traumatique, les chercheurs ont justement mis en évidence des réponses inflammatoires exagérées ainsi qu’une altération des lymphocytes T régulateurs, ces cellules qui luttent contre les réponses immunitaires aberrantes qu’on rencontre notamment dans les allergies, les maladies auto-immunes et les rejets de greffes.
Ils ont également remarqué que les personnes qui présentaient, avant l’événement traumatisant, des niveaux élevés de protéine C réactive (un marqueur indéniable de l’inflammation) étaient davantage susceptibles de souffrir de stress post-traumatique.
Nos bactéries et notre système nerveux communiquent entre eux
Cette étude rappelle l’existence d’une communication vitale entre notre système nerveux central et notre microbiote intestinal. Cela n'est pas une nouveauté en naturopathie, mais il fallait bien que des chercheurs le démontrent scientifiquement.
Lorsque des modifications néfastes surviennent, à la suite par exemple d’un traitement antibiotique ou d’une alimentation mal équilibrée, il faut s’attendre à des conséquences directes sur la fonction cognitive, sur l’axe hypothalamus-hypophyso-surrénalien, qu’on appelle aussi l’axe du stress, et par effet domino sur la capacité de l’organisme à prévenir ou précipiter un certain nombre de maladies.
Ces conséquences sur notre système nerveux central ont elles-mêmes des répercussions sur le microbiote, entraînant un cercle aussi vicieux que dévastateur. Les glucocorticoïdes qui sont secrétés par l’organisme en cas de stress favorisent par exemple l’expansion d’une bactérie pathogène, Helicobacter spp, laquelle favorise et aggrave à son tour toutes les maladies inflammatoires chroniques.
Heureusement, il est possible d’intervenir pour rétablir des populations bactériennes saines dans le microbiote, et éviter de favoriser le stress post-traumatique, comme l’ensemble des maladies inflammatoires chroniques. On utilise pour cela des probiotiques, c‘est à dire des micro-organismes qui vont agir favorablement sur le microbiote en éliminant les espèces pathogènes. Deux possibilités compatibles s’offrent à vous:
-
soit en cherchant à éliminer les bactéries du genre Helicobacter, en cause dans de très nombreuses maladies chroniques d’aujourd’hui, par l’intermédiaire de sulforaphanes (brocoli, radis noir…), qui ont une action préventive sur le cancer. Des études ont montré que ce sont de puissants bactéricides, y compris contre les formes d’Helicobacter résistantes aux antibiotiques.
-
soit en agissant sur tous les fronts grâce à un puissant mélange de probiotiques comme Formule Probiotiques qui contient pour 3 gélules, 10.5 milliards de bactéries lactiques.
Sulforaphane: définition?
Le sulforaphane, un des principaux composés phytochimiques dans le brocoli et autres légumes crucifères qui les aide à prévenir le cancer, a été montré pour la première fois pour cibler sélectivement et de tuer les cellules cancéreuses tout en laissant les cellules prostatiques normales en bonne santé et pas affectés. Il semble que le sulforaphane, qui se trouve à des niveaux assez élevés dans le brocoli, le chou-fleur et autres légumes crucifères, est un inhibiteur de l'histone désacétylase, ou des enzymes HDAC. L'inhibition des HDAC est l'un des domaines les plus prometteurs du traitement du cancer.
Seulement, le suforaphane n’existe pas en tant que tel dans le brocoli. Il est le produit d’une réaction entre un glucosinolate (un métabolite secondaire – c’est-à-dire qui ne participe pas directement à la croissance et au développement de la plante – qui sert de moyen de défense contre les insectes ravageurs) et une enzyme appelée la myrosinase, qui est également présente à l’intérieur de la plante.
Cette réaction se produit principalement lors de la mastication (en présence d’eau, et sous le phénomène mécanique de broyage du brocoli). La myrosinase "casse" alors le groupement glucose du glucosinolate, donnant des isothiocyanates, dont fait partie le sulforaphane.
Le sulforaphane aide le corps à se débarrasser des composés potentiellement inflammatoires. Il module entre autres, l’activité du facteur de transcription NFκB à même d’engendrer l’expression de gènes pro-inflammatoires.
Le sulforaphane est donc présent dans les légumes crucifères, et est seulement libéré dans le corps après la digestion.
Mais cette précieuse myrosinase est détruite par la cuisson, et ce, même lors des traitements thermiques nécessaires à la surgélation.
Pas de sulforaphane dans le brocoli cuit ou surgelé
Malheureusement, peu d’entre vous consomment le brocoli cru (bien que ce soit un délice en apéritif par exemple !).
Dès lors, il est fort dommage de constater que beaucoup se privent d’une molécule très puissante, et avalent au final un légume qui, du fait de la cuisson, passe du statut de « super-aliment » à un simple légume vert (si tant est qu’un légume vert puisse être considéré comme « simple » bien sûr…).
Sans compter que beaucoup de personnes se sont mises à consommer du brocoli en vertu de ses propriétés anticancer, sans savoir qu’elles s’en privaient du même coup à chaque passage dans la casserole !
Notons cependant que cela n’est peut-être pas totalement vain, car une petite fraction pourrait tout de même être transformée en sulforaphane en l’absence de myrosisnase, grâce à notre flore bactérienne. Néanmoins, même si c’était effectivement le cas, le rendement resterait tout de même très faible.
Alors que faire?
La solution a été découverte il y a quelques années : apporter de la myrosinase autrement !
Les sources intéressantes comprennent le radis rose ou noir, le raifort, le wasabi, le cresson ou encore la moutarde forte.
Plus ça pique, mieux c’est… Ce qui tombe bien, car il faut bien avouer que le goût du brocoli cuit reste assez fade !
Brocoli
Le brocoli contient une grande quantité de sulforaphane, avec des germes de brocoli étant la source de nourriture la plus riche. La concentration de sulforaphane dans les pousses de brocoli est de 1,153 mg par 100 g (poids sec), plus que toute autre source de nourriture, et 10 fois celle du brocoli mûr à seulement 44 mg à 171 mg par 100 g (poids sec).
Choux de Bruxelles
Les choux de Bruxelles sont un autre légume contenant des quantités significatives de sulforaphane.
Kale
Le kale est un légume très fibreux de la famille des crucifères. C'est le contenu de sulforaphane qui est libéré dans le corps lors de la mastication et tout au long de la digestion.
Autres légumes crucifères
Chou, chou-fleur, le chou vert et le cresson.
Vous pouvez compléter par la prise de psyllium. Le nombre de pathologies intestinales pouvant se trouver améliorer par les mucilages du psyllium blond est grand, des colites, inflammations, ulcérations, aux ballonnements, flatulences, diarrhées, constipation. La flore intestinale se trouvera renforcée car les polysaccharides sont des microfibres végétales qui nourrissent et protègent les bactéries amies présentes dans l’intestin et indispensables à son équilibre.
Une flore intestinale plus saine et équilibrée est le gage d’une bonne vitalité générale, garantit moins de toxines dans le sang et permet une meilleure assimilation des nutriments ingérés dans le bol alimentaire. Le système immunitaire est soulagé et donc rendu plus fort pour agir dans d’autres parties de l’organisme.
C’est en tout cas un domaine de la recherche en plein essor qui fait l'objet de nombreuses études au niveau international et qui suscite de nombreux espoirs pour combattre définitivement les maladies chroniques et les troubles liés au stress.
Sensibilité au gluten, ce n'est plus un mythe
![]() Par
vogot
Le 05/03/2018
Par
vogot
Le 05/03/2018
Rappel: Qu'est-ce que le gluten ?
Le gluten est un ensemble de protéines que l'on retrouve dans les grains de nombreuses céréales (blé, seigle, orge, etc.). Les protéines constituant le gluten permettent de stocker des oligo-éléments ou des acides aminés nécessaires au développement de la jeune pousse.
Le gluten est principalement constitué de deux protéines : la prolamine et la gluténine. Ce sont ces protéines, insolubles dans l'eau, qui donnent à la farine des propriétés visco-élastiques, exploitées dans le domaine agroalimentaire pour donner une certaine structure aux produits.
L’histoire se répète. Comme la maladie cœliaque et la fibromyalgie en leur temps, la sensibilité au gluten (SGNC) suscite les railleries d’une partie des professionnels de santé, intimement convaincus qu’il s’agit d’une hystérie collective. Pour eux, si des centaines de milliers de personnes se privent de gluten, c’est pour l’effet de mode et rien d’autre. Et si « ces malades imaginaires » paraissent soulagés après avoir réduit leur consommation de gluten, ça résulte forcément d’un effet placebo.
Vous connaissez forcément ce discours d'un autre temps ? Vous en avez fait l’expérience ? Sachez qu’il ne durera plus très longtemps. Des chercheurs ont avancé une explication plausible du phénomène et le moins que l’on puisse dire c’est qu’il n’a rien de fictif. Accrochez-vous, les mécanismes en jeu sont parfois complexes.
La sensibilité au gluten, (très) prochainement reconnue par la communauté scientifique ?
Comme pour la maladie cœliaque, les personnes qui se disent « sensibles au gluten » se plaignent de symptômes après l’ingestion d’aliments contenant du gluten. C’est une combinaison des symptômes de l'affection de l'intestin émotif (A.I.E.), incluant des douleurs abdominales, des ballonnements, des désordres intestinaux (diarrhée ou constipation) et des manifestations systémiques comme des maux de tête, de la fatigue ou des douleurs musculaires.
Mais contrairement à la maladie cœliaque, on ne retrouve chez eux ni dégradation de la paroi intestinale ni anticorps dirigés contre les molécules de gluten. Faut-il en conclure pour autant que la maladie n’existe pas ?
C’est un débat qui passionne au sein de la communauté scientifique. Et tandis que certains chercheurs préfèrent vérifier si les bienfaits d’une cure sans gluten ne sont pas liés à un effet placebo, d’autres tentent d’avancer sur les mécanismes potentiels.
Une équipe de scientifiques vient justement de formuler une explication du phénomène qui va faire parler.
D’après eux, la sensibilité au gluten non-cœliaque qui touche plus de 15 % de la population serait la conséquence de deux mécanismes combinés.
1) Un déséquilibre du microbiote intestinal
Depuis quelques années, on se rend compte avec stupéfaction que le microbiote intestinal (anciennement "Flore intestinale"), c’est-à-dire l’ensemble des bactéries qui vivent en harmonie avec notre organisme, joue un rôle bien plus important sur notre santé qu’on le croyait.
Dans l’intestin, par exemple, on s’est aperçu que des bactéries produisaient des acides gras à chaîne courte (AGCC), et notamment du butyrate, un nutriment qui agit sur la croissance et le renouvellement des cellules de la muqueuse colique. Sans ce précieux nutriment, les cellules du colon dépérissent et ne produisent plus suffisamment de mucus, cette couche protectrice qui constitue une barrière physique contre les micro-organismes et les substances nocives. En hiver ce mucus se refroidissant à cause des températures extérieures, devient moins performant et entre dans une phase qui crée le lit des maladies comme rhume, gastro-entérites, ...
C’est ce qui arrive vraisemblablement aux personnes dites « sensibles au gluten ». Il semble que chez elles, les bactéries productrices de butyrate (qui appartiennent généralement au phylum Firmicutes) soient en difficulté et ne parviennent pas à maintenir des taux de butyrate adéquats. Soit parce qu’ils sont en nombre insuffisant, soit en raison d’une défaillance de leurs alliés, les bactéries du genre Bifidobacteria. Celles-ci leur procurent de l’acétate et du lactate qu’elles convertissent ensuite en butyrate. Si ces bifidobactéries deviennent rares, les producteurs de butyrate le seront aussi, l’harmonie est précaire.
La pénurie de butyrate et de mucus qui en résulte favorise le contact entre les cellules intestinales et les antigènes microbiens. Et surtout, elle dérègle l’un des mécanismes fondamentaux de la barrière intestinale : la translocation bactérienne. Il s’agit du passage de bactéries d’origine digestive à travers la barrière de la muqueuse intestinale vers les ganglions mésentériques, le sang et les organes à distance.
En temps normal, ce passage est rendu impossible par plusieurs mécanismes, comme la phosphatase alcaline intestinale (PAI), une enzyme qui empêche l’adhésion des bactéries pathogènes aux cellules intestinales. Mais le butyrate est justement un inducteur de l’expression de la PAI : lorsqu’il diminue, il entraîne l’activité de la PAI dans sa chute et met en branle la perméabilité de la barrière intestinale.
2) Une alimentation riche en gluten et en ATIs
Cela fait quelques temps que les chercheurs soupçonnent l’implication d’autres protéines que le gluten (mais présents dans les mêmes aliments) dans la sensibilité au gluten non cœliaque : les inhibiteurs de l’amylase-trypsine (ATIs).
Ce sont des composants protéiques qui protègent les plantes des parasites et des nuisibles en inhibant les enzymes digestives et qui, par conséquent, résistent également à la dégradation protéolytique de l’homme. Autrement dit, comme la gliadine et la gluténine (qui forment le gluten), ces composés ont une digestibilité très faible et restent pratiquement intacts dans la lumière de l’intestin.
Et le vrai problème, c’est que ces composés prennent une place de plus en plus importante dans notre alimentation : en sélectionnant des variétés de céréales toujours plus résistantes aux nuisibles, l’homme a augmenté artificiellement leur teneur en ATIs. Quand on mange des aliments riches en gluten comme du pain ou des pâtes, on avale donc également des ATIs.
En situation normale, l’afflux de ces substances assez inhabituelles pour l’homme ne présente pas de danger pour les cellules intestinales, protégées par le mucus et par des mécanismes détoxifiants complexes. Mais en cas de déséquilibre du microbiote, ces boucliers volent en éclat et permettent aux APIs d’approcher la muqueuse en toute impunité.
Là, on les soupçonne fortement de se lier à des récepteurs situés sur les membranes des entérocytes, les récepteurs TLR4 qui sont normalement en charge de bloquer des molécules toxiques ou appartenant à des bactéries pathogènes. C’est cette fixation qui provoquerait une inflammation intestinale, avec libération de cytokines (IL-1β et TNFα), mais aussi une hausse de la perméabilité intestinale.
Et ce n’est pas tout puisqu’une fois passées de l’autre côté, au-delà de la barrière intestinale, elles ont tendance à se lier aux mêmes récepteurs présents sur les autres cellules et à amplifier les réponses inflammatoires déjà initiées ailleurs dans l’organisme. Voilà qui expliquerait les symptômes extra-intestinaux (comme la fatigue, les douleurs ou les troubles de l’humeur) et la rapidité avec laquelle ils suivent l’ingestion d’aliments riches en gluten et en ATIs.
Si rien n’est fait, c’est un cercle vicieux qui s’installe puisque l’inflammation chronique contribue à rendre inefficace la phosphatase alcaline intestinale (PAI), ce qui favorise la multiplication des bactéries pathogènes dans l’intestin.
3) La solution efficace et pérenne
La bonne nouvelle c’est que si cette hypothèse avancée par les chercheurs est exacte, la sensibilité au gluten non-cœliaque (qu’on pourrait plutôt appeler la « sensibilité au gluten et aux ATIs induite par dysbiose ») se guérit. Elle n’aurait pas de causes génétiques contrairement à la maladie cœliaque.
Pour s’en débarrasser, il faudrait donc favoriser un retour à l’équilibre du microbiote intestinal. Voici les conseils qui découlent des conclusions des chercheurs et qui permettraient de guérir la « sensibilité au gluten » :
-
Restaurer les niveaux adéquats de butyrate, soit de manière directe, soit de manière indirecte en se supplémentant avec des concentrés riches en bifidobactéries qui en favorisent la production.
-
Augmenter sa consommation de fibres alimentaires qui sont indispensables au développement des bactéries productrices de butyrate (ou bien choisir des suppléments naturels concentrés en fibres).
-
Eviter les aliments riches en gluten et en ATIs, le temps de retrouver un meilleur équilibre de la flore intestinale, ou favoriser leur digestion en se supplémentant avec des enzymes capables de dégrader les protéines du blé ou d'en atténuer leur effet (comme ceux inclus dans le Wplants).
-
Eviter les produits transformés « sans gluten » qui, selon une étude publiée dans le Journal of Human Nutrition and Dietetics, sont plus gras, plus sucrés, plus salés et moins riches en fibres que leurs équivalents traditionnels !
-
Rompre avec les régimes riches en gras (saturés et trans) et en protéines animales qui augmentent les sels biliaires, favorisent le développement des bactéries pathogènes et accentuent la translocation intestinale.
L'anti-inflammatoire naturel qui soulage efficacement les douleurs articulaires
![]() Par
vogot
Le 06/10/2017
Par
vogot
Le 06/10/2017
Les traités de médecine ayurvédique accordent une large place à la résine de boswellia qui est utilisée seule (sous le nom de Salai guggul) ou en complexe associée à d’autres plantes indiennes. Les praticiens la recommandent pour le traitement des douleurs rhumatismales, de l’inflammation du tube digestif et des voies respiratoires. En usage externe, le Salai guggul est prescrit pour les problèmes d’acné, les infections fongiques et les furoncles. On utilise également les fumigations à base de cette résine pour purifier les vêtements, les maisons et les cheveux.

Le boswellia serrata est utilisé dans diverses préparations en cosmétologie et en phytothérapie. Seul ou associé à d'autres plantes, il permet de soulager certains symptômes. À titre individuel, il est surtout utilisé pour ses propriétés anti-inflammatoires.
Je vais vous faire découvrir les propriétés du boswellia ainsi que les précautions d'emploi à observer avant utilisation.
Boswellia serrata : propriétés
Le boswellia ou boswellie est riche en acide boswellique. Grâce à ses principes actifs, le boswellia serrata se révèle un excellent anti-inflammatoire. Ainsi, il est utilisé depuis longtemps en médecine ayurvédique, mais aussi en phytothérapie pour soulager les douleurs dues :
-
aux rhumatismes ;
-
à l'arthrite ;
-
à la polyarthrite rhumatoïde ;
-
à l'arthrose ;
-
à certaines pathologies des voies respiratoires telles que l'asthme ;
-
aux maladies inflammatoires intestinales comme la maladie de Crohn, la colite ulcéreuse, le syndrome de l'affection de l'intestin émotif, ou la maladie cœliaque due à l'intolérance au gluten.
Le pouvoir anti-inflammatoire du boswellia serrata est réputé pour être plus important que celui des AINS (Anti-inflammatoires non stéroïdiens) chimiques.
Mais le boswellia est aussi reconnu pour son action sur :
-
le diabète ;
-
les maladies cardiovasculaires ;
-
la dysenterie ;
-
les troubles neurologiques.
Pour amplifier l'action du boswellia, n'hésitez pas à l'associer à la curcumine présente dans le curcuma.
Bon à savoir : des recherches scientifiques sont menées sur les propriétés anticancéreuses du boswellia et sur les effets de l'acide boswellique en cas de chimiothérapie.
Boswellia serrata : effets secondaires et précautions d'emploi
Attention : la résine de Boswellia est à proscrire chez la femme enceinte, car elle peut entraîner un avortement spontané.
En dehors d'un état de grossesse qui interdit l'usage du Boswellia serrata, quelques effets secondaires ont pu être constatés sur des cas isolés. Il peut s'agir :
-
d'une légère allergie cutanée ;
-
d'un malaise gastro-intestinal sans gravité.
À ce jour, il n'a pas été relevé de risques d'interactions avec des suppléments alimentaires ou d'autres produits de phytothérapie. De même, aucune contre-indication n'est pour l'heure reconnue, en dehors des risques d'avortement spontané.
En aucun cas le boswellia serrata, comme toute plante médicinale d'ailleurs, ne doit être utilisé en remplacement d'un traitement médicamenteux prescrit par un professionnel de la santé, sauf avis contraire.
Au moindre doute, il est vivement recommandé de demander conseil à votre thérapeute. Il est aussi très important de n'acheter que des produits à base de boswellia d'excellente qualité. L'idéal est de se procurer ce type de produit titré à 80 % en acide boswellique biologique, sous forme de gélules uniquement.
Bon à savoir : certaines préparations cosmétiques, ainsi que des pommades analgésiques peuvent contenir des extraits de boswellia.
Les personnes ayant déjà constaté une réaction gastro-intestinale ou cutanée suite à une prise de boswellia doivent demander conseil à leur thérapeute.
Soulager les douleurs articulaires
De plus en plus fréquentes avec l’âge, les douleurs articulaires affectent le quotidien de nombreuses personnes à travers le monde.
Heureusement, plusieurs groupes de recherche travaillent sur le sujet pour proposer des remèdes efficaces contre ces douleurs. Parue en 2016 dans la revue European Journal of Biomedical and Pharmaceutical Sciences, une étude pourrait bien améliorer le confort articulaire de plusieurs milliers de personnes grâce à l’utilisation du Boswellia serrata.
Des effets positifs lors de douleurs articulaires aux genoux
L’étude a été menée sur huit semaines auprès de plusieurs adultes japonais, se plaignant de douleurs articulaires au genou. Les chercheurs ont comparé l’effet d’un traitement à base d’un extrait de la plante Boswellia serrata face à un traitement allopathique. Pour cela, ils ont utilisé différentes mesures standardisées.
Ces analyses permettent de suivre la douleur perçue par le sujet et d’évaluer l’efficacité du traitement. A l’issue de l’étude, le traitement à base de Boswellia serrata a révélé des scores positifs en comparaison au traitement médicamenteux. Cette plante médicinale pourrait ainsi être un atout non négligeable pour diminuer les douleurs articulaires au niveau des genoux.
L’action bénéfique du Boswellia serrata
Pour mieux comprendre l’action de cette plante médicinale, les chercheurs ont également mené d’autres analyses. Ils ont par exemple mesuré les taux en protéine C réactive et en acide hyaluronique dans le sérum des patients. En effet, les taux de ces molécules dans le sérum sont généralement plus élevées lors de douleurs articulaires. Cela s’explique notamment par la dégradation de l’acide hyaluronique qui est naturellement présent dans le fluide synovial pour protéger le cartilage articulaire. Sous l’action de l’enzyme hyaluronidase, l’acide hyaluronique est dégradée et se retrouve en plus grande quantité dans le sérum. De plus, l’acide hyaluronique ne peut plus jouer son rôle protecteur au niveau des articulations, d’où l’apparition de douleurs persistantes. Suite aux travaux des chercheurs, le Boswellia serrata lutte contre ce phénomène en limitant la dégradation d’acide hyaluronique au sein des articulations.
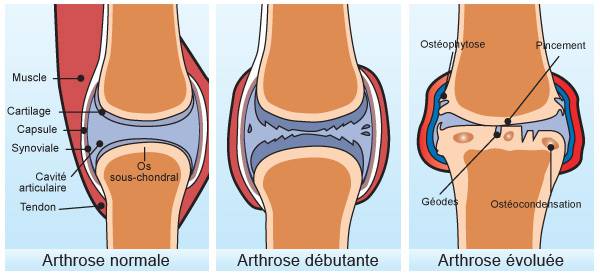
Le Boswellia est en quelque sorte un AINS naturel bien toléré. En réduisant l’inflammation, l’extrait de Boswellia réduit le gonflement, la douleur et la raideur lors de la mise en route matinale. Il est non seulement efficace au cours de l’arthrose quelle que soit sa localisation, mais aussi dans la polyarthrite rhumatoïde.
Dans un cas comme dans l’autre, il permet la réduction significative des médicaments allopathiques. Et dans un certain nombre de cas, il va jusqu’à les remplacer totalement, selon avis thérapeutique.
Cet effet est d’autant plus net que l’extrait de Boswellia est pris régulièrement, en tant que traitement de fond plutôt que comme traitement des crises.
Au niveau intestinal
Tout d’abord au cours des maladies intestinales chroniques inflammatoires (MICI). De toutes les utilisations du Boswellia Serrata, le syndrome de l'affection de l'intestin émotif (A.I.E.) ou intestin poreux devrait figurer en haut de liste avec la sphère respiratoire. Car son action anti-inflammatoire est très efficace mais surtout n’a pas les effets secondaires de certains AINS. Il est conseillé de faire une cure d’au moins 21 à 45 jours de boswellia avant d’y d’ajouter des probiotiques.

Il faut citer aussi une nouvelle découverte très prometteuse concernant l’utilisation du Boswellia : l’hypertrophie bénigne de la prostate et des prostatites d’une manière générale.
Asthme : 70 % de rémission
Puisque les leucotriènes interviennent spécifiquement dans la bronchoconstriction, des chercheurs ont eu l’idée d’étudier les propriétés du boswellia dans les pathologies respiratoirestelles que l’asthme. Au cours d’un essai clinique mené par l’équipe du Dr Gupta de la Faculté de médecine de Los Angeles, les chercheurs ont constaté une nette amélioration des symptômes de l’asthme chez les patients traités par le Boswellia serrata. Les trois quarts d’entre eux ont vu disparaître ce que l’on appelle « le ronchu », qui est le râle caractéristique de la difficulté à respirer lors d’une crise.

Le volume respiratoire s’est nettement amélioré, le nombre de crises s’est espacé dans le temps et leur intensité a diminué de façon significative. Après six semaines d’un traitement aux acides boswelliques, la rémission de l’asthme a été constatée pour 70 % des patients, dont aucun n’a reçu d’autre traitement médical.
Le Boswellia serrata recèle donc de multiples propriétés thérapeutiques encore trop mal exploitées aujourd’hui très utiles au quotidien.
Les Broncho-pneumopathie chronique obstructive (BPCO)
La cause principale de cette maladie est le tabagisme. Au niveau respiratoire, la BPCO est caractérisée par une obstruction lente et progressive des voies aériennes et des poumons. Elle diminue la capacité respiratoire de façon souvent irréversible.

Il s'agit principalement de la bronchite chronique et de l'emphysème.
Le boswellia, diminue de façon sensible ces troubles, en apportant une amélioration au niveau de l’essoufflement et de la gène respiratoire, il peut être une aide non négligeable pour ces personnes. Néanmoins il sera nécessaire de prendre des doses continues à raison de 6 fois 300mg par jour.
INGRÉDIENTS :
Pour 3 gélules : 900 mg d'extrait sec de gomme-résine de boswellia (Boswellia serrata Roxb. ex Colebr.) titré à 80 % en acide boswellique (soit 720 mg).
CONSEILS D'UTILISATION :
3 gélules par jour à prendre avec un demi-verre d'eau, au moment des repas.
PRÉCAUTIONS D'EMPLOI :
Déconseillé aux femmes enceintes ou allaitantes. Ne pas dépasser la dose journalière recommandée.
Autant dire que cette plante médicinale pourrait rapidement devenir un allié précieux comme anti-inflammatoire et pour soulager les douleurs articulaires !





