irritable
Sensibilité au gluten, ce n'est plus un mythe
![]() Par
vogot
Le 05/03/2018
Par
vogot
Le 05/03/2018
Rappel: Qu'est-ce que le gluten ?
Le gluten est un ensemble de protéines que l'on retrouve dans les grains de nombreuses céréales (blé, seigle, orge, etc.). Les protéines constituant le gluten permettent de stocker des oligo-éléments ou des acides aminés nécessaires au développement de la jeune pousse.
Le gluten est principalement constitué de deux protéines : la prolamine et la gluténine. Ce sont ces protéines, insolubles dans l'eau, qui donnent à la farine des propriétés visco-élastiques, exploitées dans le domaine agroalimentaire pour donner une certaine structure aux produits.
L’histoire se répète. Comme la maladie cœliaque et la fibromyalgie en leur temps, la sensibilité au gluten (SGNC) suscite les railleries d’une partie des professionnels de santé, intimement convaincus qu’il s’agit d’une hystérie collective. Pour eux, si des centaines de milliers de personnes se privent de gluten, c’est pour l’effet de mode et rien d’autre. Et si « ces malades imaginaires » paraissent soulagés après avoir réduit leur consommation de gluten, ça résulte forcément d’un effet placebo.
Vous connaissez forcément ce discours d'un autre temps ? Vous en avez fait l’expérience ? Sachez qu’il ne durera plus très longtemps. Des chercheurs ont avancé une explication plausible du phénomène et le moins que l’on puisse dire c’est qu’il n’a rien de fictif. Accrochez-vous, les mécanismes en jeu sont parfois complexes.
La sensibilité au gluten, (très) prochainement reconnue par la communauté scientifique ?
Comme pour la maladie cœliaque, les personnes qui se disent « sensibles au gluten » se plaignent de symptômes après l’ingestion d’aliments contenant du gluten. C’est une combinaison des symptômes de l'affection de l'intestin émotif (A.I.E.), incluant des douleurs abdominales, des ballonnements, des désordres intestinaux (diarrhée ou constipation) et des manifestations systémiques comme des maux de tête, de la fatigue ou des douleurs musculaires.
Mais contrairement à la maladie cœliaque, on ne retrouve chez eux ni dégradation de la paroi intestinale ni anticorps dirigés contre les molécules de gluten. Faut-il en conclure pour autant que la maladie n’existe pas ?
C’est un débat qui passionne au sein de la communauté scientifique. Et tandis que certains chercheurs préfèrent vérifier si les bienfaits d’une cure sans gluten ne sont pas liés à un effet placebo, d’autres tentent d’avancer sur les mécanismes potentiels.
Une équipe de scientifiques vient justement de formuler une explication du phénomène qui va faire parler.
D’après eux, la sensibilité au gluten non-cœliaque qui touche plus de 15 % de la population serait la conséquence de deux mécanismes combinés.
1) Un déséquilibre du microbiote intestinal
Depuis quelques années, on se rend compte avec stupéfaction que le microbiote intestinal (anciennement "Flore intestinale"), c’est-à-dire l’ensemble des bactéries qui vivent en harmonie avec notre organisme, joue un rôle bien plus important sur notre santé qu’on le croyait.
Dans l’intestin, par exemple, on s’est aperçu que des bactéries produisaient des acides gras à chaîne courte (AGCC), et notamment du butyrate, un nutriment qui agit sur la croissance et le renouvellement des cellules de la muqueuse colique. Sans ce précieux nutriment, les cellules du colon dépérissent et ne produisent plus suffisamment de mucus, cette couche protectrice qui constitue une barrière physique contre les micro-organismes et les substances nocives. En hiver ce mucus se refroidissant à cause des températures extérieures, devient moins performant et entre dans une phase qui crée le lit des maladies comme rhume, gastro-entérites, ...
C’est ce qui arrive vraisemblablement aux personnes dites « sensibles au gluten ». Il semble que chez elles, les bactéries productrices de butyrate (qui appartiennent généralement au phylum Firmicutes) soient en difficulté et ne parviennent pas à maintenir des taux de butyrate adéquats. Soit parce qu’ils sont en nombre insuffisant, soit en raison d’une défaillance de leurs alliés, les bactéries du genre Bifidobacteria. Celles-ci leur procurent de l’acétate et du lactate qu’elles convertissent ensuite en butyrate. Si ces bifidobactéries deviennent rares, les producteurs de butyrate le seront aussi, l’harmonie est précaire.
La pénurie de butyrate et de mucus qui en résulte favorise le contact entre les cellules intestinales et les antigènes microbiens. Et surtout, elle dérègle l’un des mécanismes fondamentaux de la barrière intestinale : la translocation bactérienne. Il s’agit du passage de bactéries d’origine digestive à travers la barrière de la muqueuse intestinale vers les ganglions mésentériques, le sang et les organes à distance.
En temps normal, ce passage est rendu impossible par plusieurs mécanismes, comme la phosphatase alcaline intestinale (PAI), une enzyme qui empêche l’adhésion des bactéries pathogènes aux cellules intestinales. Mais le butyrate est justement un inducteur de l’expression de la PAI : lorsqu’il diminue, il entraîne l’activité de la PAI dans sa chute et met en branle la perméabilité de la barrière intestinale.
2) Une alimentation riche en gluten et en ATIs
Cela fait quelques temps que les chercheurs soupçonnent l’implication d’autres protéines que le gluten (mais présents dans les mêmes aliments) dans la sensibilité au gluten non cœliaque : les inhibiteurs de l’amylase-trypsine (ATIs).
Ce sont des composants protéiques qui protègent les plantes des parasites et des nuisibles en inhibant les enzymes digestives et qui, par conséquent, résistent également à la dégradation protéolytique de l’homme. Autrement dit, comme la gliadine et la gluténine (qui forment le gluten), ces composés ont une digestibilité très faible et restent pratiquement intacts dans la lumière de l’intestin.
Et le vrai problème, c’est que ces composés prennent une place de plus en plus importante dans notre alimentation : en sélectionnant des variétés de céréales toujours plus résistantes aux nuisibles, l’homme a augmenté artificiellement leur teneur en ATIs. Quand on mange des aliments riches en gluten comme du pain ou des pâtes, on avale donc également des ATIs.
En situation normale, l’afflux de ces substances assez inhabituelles pour l’homme ne présente pas de danger pour les cellules intestinales, protégées par le mucus et par des mécanismes détoxifiants complexes. Mais en cas de déséquilibre du microbiote, ces boucliers volent en éclat et permettent aux APIs d’approcher la muqueuse en toute impunité.
Là, on les soupçonne fortement de se lier à des récepteurs situés sur les membranes des entérocytes, les récepteurs TLR4 qui sont normalement en charge de bloquer des molécules toxiques ou appartenant à des bactéries pathogènes. C’est cette fixation qui provoquerait une inflammation intestinale, avec libération de cytokines (IL-1β et TNFα), mais aussi une hausse de la perméabilité intestinale.
Et ce n’est pas tout puisqu’une fois passées de l’autre côté, au-delà de la barrière intestinale, elles ont tendance à se lier aux mêmes récepteurs présents sur les autres cellules et à amplifier les réponses inflammatoires déjà initiées ailleurs dans l’organisme. Voilà qui expliquerait les symptômes extra-intestinaux (comme la fatigue, les douleurs ou les troubles de l’humeur) et la rapidité avec laquelle ils suivent l’ingestion d’aliments riches en gluten et en ATIs.
Si rien n’est fait, c’est un cercle vicieux qui s’installe puisque l’inflammation chronique contribue à rendre inefficace la phosphatase alcaline intestinale (PAI), ce qui favorise la multiplication des bactéries pathogènes dans l’intestin.
3) La solution efficace et pérenne
La bonne nouvelle c’est que si cette hypothèse avancée par les chercheurs est exacte, la sensibilité au gluten non-cœliaque (qu’on pourrait plutôt appeler la « sensibilité au gluten et aux ATIs induite par dysbiose ») se guérit. Elle n’aurait pas de causes génétiques contrairement à la maladie cœliaque.
Pour s’en débarrasser, il faudrait donc favoriser un retour à l’équilibre du microbiote intestinal. Voici les conseils qui découlent des conclusions des chercheurs et qui permettraient de guérir la « sensibilité au gluten » :
-
Restaurer les niveaux adéquats de butyrate, soit de manière directe, soit de manière indirecte en se supplémentant avec des concentrés riches en bifidobactéries qui en favorisent la production.
-
Augmenter sa consommation de fibres alimentaires qui sont indispensables au développement des bactéries productrices de butyrate (ou bien choisir des suppléments naturels concentrés en fibres).
-
Eviter les aliments riches en gluten et en ATIs, le temps de retrouver un meilleur équilibre de la flore intestinale, ou favoriser leur digestion en se supplémentant avec des enzymes capables de dégrader les protéines du blé ou d'en atténuer leur effet (comme ceux inclus dans le Wplants).
-
Eviter les produits transformés « sans gluten » qui, selon une étude publiée dans le Journal of Human Nutrition and Dietetics, sont plus gras, plus sucrés, plus salés et moins riches en fibres que leurs équivalents traditionnels !
-
Rompre avec les régimes riches en gras (saturés et trans) et en protéines animales qui augmentent les sels biliaires, favorisent le développement des bactéries pathogènes et accentuent la translocation intestinale.
L'anti-inflammatoire naturel qui soulage efficacement les douleurs articulaires
![]() Par
vogot
Le 06/10/2017
Par
vogot
Le 06/10/2017
Les traités de médecine ayurvédique accordent une large place à la résine de boswellia qui est utilisée seule (sous le nom de Salai guggul) ou en complexe associée à d’autres plantes indiennes. Les praticiens la recommandent pour le traitement des douleurs rhumatismales, de l’inflammation du tube digestif et des voies respiratoires. En usage externe, le Salai guggul est prescrit pour les problèmes d’acné, les infections fongiques et les furoncles. On utilise également les fumigations à base de cette résine pour purifier les vêtements, les maisons et les cheveux.

Le boswellia serrata est utilisé dans diverses préparations en cosmétologie et en phytothérapie. Seul ou associé à d'autres plantes, il permet de soulager certains symptômes. À titre individuel, il est surtout utilisé pour ses propriétés anti-inflammatoires.
Je vais vous faire découvrir les propriétés du boswellia ainsi que les précautions d'emploi à observer avant utilisation.
Boswellia serrata : propriétés
Le boswellia ou boswellie est riche en acide boswellique. Grâce à ses principes actifs, le boswellia serrata se révèle un excellent anti-inflammatoire. Ainsi, il est utilisé depuis longtemps en médecine ayurvédique, mais aussi en phytothérapie pour soulager les douleurs dues :
-
aux rhumatismes ;
-
à l'arthrite ;
-
à la polyarthrite rhumatoïde ;
-
à l'arthrose ;
-
à certaines pathologies des voies respiratoires telles que l'asthme ;
-
aux maladies inflammatoires intestinales comme la maladie de Crohn, la colite ulcéreuse, le syndrome de l'affection de l'intestin émotif, ou la maladie cœliaque due à l'intolérance au gluten.
Le pouvoir anti-inflammatoire du boswellia serrata est réputé pour être plus important que celui des AINS (Anti-inflammatoires non stéroïdiens) chimiques.
Mais le boswellia est aussi reconnu pour son action sur :
-
le diabète ;
-
les maladies cardiovasculaires ;
-
la dysenterie ;
-
les troubles neurologiques.
Pour amplifier l'action du boswellia, n'hésitez pas à l'associer à la curcumine présente dans le curcuma.
Bon à savoir : des recherches scientifiques sont menées sur les propriétés anticancéreuses du boswellia et sur les effets de l'acide boswellique en cas de chimiothérapie.
Boswellia serrata : effets secondaires et précautions d'emploi
Attention : la résine de Boswellia est à proscrire chez la femme enceinte, car elle peut entraîner un avortement spontané.
En dehors d'un état de grossesse qui interdit l'usage du Boswellia serrata, quelques effets secondaires ont pu être constatés sur des cas isolés. Il peut s'agir :
-
d'une légère allergie cutanée ;
-
d'un malaise gastro-intestinal sans gravité.
À ce jour, il n'a pas été relevé de risques d'interactions avec des suppléments alimentaires ou d'autres produits de phytothérapie. De même, aucune contre-indication n'est pour l'heure reconnue, en dehors des risques d'avortement spontané.
En aucun cas le boswellia serrata, comme toute plante médicinale d'ailleurs, ne doit être utilisé en remplacement d'un traitement médicamenteux prescrit par un professionnel de la santé, sauf avis contraire.
Au moindre doute, il est vivement recommandé de demander conseil à votre thérapeute. Il est aussi très important de n'acheter que des produits à base de boswellia d'excellente qualité. L'idéal est de se procurer ce type de produit titré à 80 % en acide boswellique biologique, sous forme de gélules uniquement.
Bon à savoir : certaines préparations cosmétiques, ainsi que des pommades analgésiques peuvent contenir des extraits de boswellia.
Les personnes ayant déjà constaté une réaction gastro-intestinale ou cutanée suite à une prise de boswellia doivent demander conseil à leur thérapeute.
Soulager les douleurs articulaires
De plus en plus fréquentes avec l’âge, les douleurs articulaires affectent le quotidien de nombreuses personnes à travers le monde.
Heureusement, plusieurs groupes de recherche travaillent sur le sujet pour proposer des remèdes efficaces contre ces douleurs. Parue en 2016 dans la revue European Journal of Biomedical and Pharmaceutical Sciences, une étude pourrait bien améliorer le confort articulaire de plusieurs milliers de personnes grâce à l’utilisation du Boswellia serrata.
Des effets positifs lors de douleurs articulaires aux genoux
L’étude a été menée sur huit semaines auprès de plusieurs adultes japonais, se plaignant de douleurs articulaires au genou. Les chercheurs ont comparé l’effet d’un traitement à base d’un extrait de la plante Boswellia serrata face à un traitement allopathique. Pour cela, ils ont utilisé différentes mesures standardisées.
Ces analyses permettent de suivre la douleur perçue par le sujet et d’évaluer l’efficacité du traitement. A l’issue de l’étude, le traitement à base de Boswellia serrata a révélé des scores positifs en comparaison au traitement médicamenteux. Cette plante médicinale pourrait ainsi être un atout non négligeable pour diminuer les douleurs articulaires au niveau des genoux.
L’action bénéfique du Boswellia serrata
Pour mieux comprendre l’action de cette plante médicinale, les chercheurs ont également mené d’autres analyses. Ils ont par exemple mesuré les taux en protéine C réactive et en acide hyaluronique dans le sérum des patients. En effet, les taux de ces molécules dans le sérum sont généralement plus élevées lors de douleurs articulaires. Cela s’explique notamment par la dégradation de l’acide hyaluronique qui est naturellement présent dans le fluide synovial pour protéger le cartilage articulaire. Sous l’action de l’enzyme hyaluronidase, l’acide hyaluronique est dégradée et se retrouve en plus grande quantité dans le sérum. De plus, l’acide hyaluronique ne peut plus jouer son rôle protecteur au niveau des articulations, d’où l’apparition de douleurs persistantes. Suite aux travaux des chercheurs, le Boswellia serrata lutte contre ce phénomène en limitant la dégradation d’acide hyaluronique au sein des articulations.
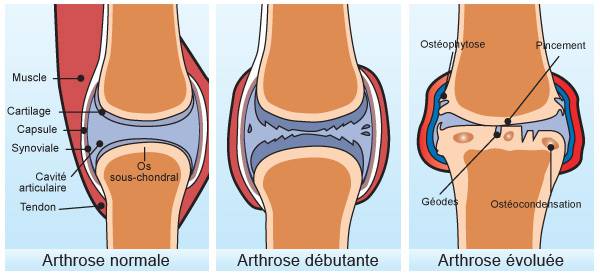
Le Boswellia est en quelque sorte un AINS naturel bien toléré. En réduisant l’inflammation, l’extrait de Boswellia réduit le gonflement, la douleur et la raideur lors de la mise en route matinale. Il est non seulement efficace au cours de l’arthrose quelle que soit sa localisation, mais aussi dans la polyarthrite rhumatoïde.
Dans un cas comme dans l’autre, il permet la réduction significative des médicaments allopathiques. Et dans un certain nombre de cas, il va jusqu’à les remplacer totalement, selon avis thérapeutique.
Cet effet est d’autant plus net que l’extrait de Boswellia est pris régulièrement, en tant que traitement de fond plutôt que comme traitement des crises.
Au niveau intestinal
Tout d’abord au cours des maladies intestinales chroniques inflammatoires (MICI). De toutes les utilisations du Boswellia Serrata, le syndrome de l'affection de l'intestin émotif (A.I.E.) ou intestin poreux devrait figurer en haut de liste avec la sphère respiratoire. Car son action anti-inflammatoire est très efficace mais surtout n’a pas les effets secondaires de certains AINS. Il est conseillé de faire une cure d’au moins 21 à 45 jours de boswellia avant d’y d’ajouter des probiotiques.

Il faut citer aussi une nouvelle découverte très prometteuse concernant l’utilisation du Boswellia : l’hypertrophie bénigne de la prostate et des prostatites d’une manière générale.
Asthme : 70 % de rémission
Puisque les leucotriènes interviennent spécifiquement dans la bronchoconstriction, des chercheurs ont eu l’idée d’étudier les propriétés du boswellia dans les pathologies respiratoirestelles que l’asthme. Au cours d’un essai clinique mené par l’équipe du Dr Gupta de la Faculté de médecine de Los Angeles, les chercheurs ont constaté une nette amélioration des symptômes de l’asthme chez les patients traités par le Boswellia serrata. Les trois quarts d’entre eux ont vu disparaître ce que l’on appelle « le ronchu », qui est le râle caractéristique de la difficulté à respirer lors d’une crise.

Le volume respiratoire s’est nettement amélioré, le nombre de crises s’est espacé dans le temps et leur intensité a diminué de façon significative. Après six semaines d’un traitement aux acides boswelliques, la rémission de l’asthme a été constatée pour 70 % des patients, dont aucun n’a reçu d’autre traitement médical.
Le Boswellia serrata recèle donc de multiples propriétés thérapeutiques encore trop mal exploitées aujourd’hui très utiles au quotidien.
Les Broncho-pneumopathie chronique obstructive (BPCO)
La cause principale de cette maladie est le tabagisme. Au niveau respiratoire, la BPCO est caractérisée par une obstruction lente et progressive des voies aériennes et des poumons. Elle diminue la capacité respiratoire de façon souvent irréversible.

Il s'agit principalement de la bronchite chronique et de l'emphysème.
Le boswellia, diminue de façon sensible ces troubles, en apportant une amélioration au niveau de l’essoufflement et de la gène respiratoire, il peut être une aide non négligeable pour ces personnes. Néanmoins il sera nécessaire de prendre des doses continues à raison de 6 fois 300mg par jour.
INGRÉDIENTS :
Pour 3 gélules : 900 mg d'extrait sec de gomme-résine de boswellia (Boswellia serrata Roxb. ex Colebr.) titré à 80 % en acide boswellique (soit 720 mg).
CONSEILS D'UTILISATION :
3 gélules par jour à prendre avec un demi-verre d'eau, au moment des repas.
PRÉCAUTIONS D'EMPLOI :
Déconseillé aux femmes enceintes ou allaitantes. Ne pas dépasser la dose journalière recommandée.
Autant dire que cette plante médicinale pourrait rapidement devenir un allié précieux comme anti-inflammatoire et pour soulager les douleurs articulaires !
La mélatonine, une hormone naturelle puissante et efficace
![]() Par
vogot
Le 14/09/2017
Par
vogot
Le 14/09/2017
La mélatonine est une hormone naturelle produite par la glande pinéale. La supplémentation en mélatonine soulage efficacement les troubles du sommeil. Elle est également utilisée pour renforcer le système immunitaire, réduire le risque de maladies cardio-vasculaires, protéger contre les lésions de l'ADN conduisant au cancer et comme traitement additionnel de celui-ci. [Lire "SUPPLEMENT ET MISE A JOUR" en fin d'article]
La glande pinéale, également appelée épiphyse, contrôle, avec l'hypothalamus, les cycles veille/sommeil. Sous l'effet de l'obscurité, elle libère de la mélatonine, l'hormone qui règle notre horloge interne sur la position du sommeil. Le niveau de mélatonine atteint son maximum entre une heure et cinq heures du matin.
Lorsque l'aube paraît, la lumière inhibe la sécrétion de mélatonine et notre horloge se met en position d'éveil. Après un repas, ses niveaux augmentent, expliquant en partie que l'on puisse avoir sommeil après un repas.
Une fois produite, la mélatonine ne reste que 20 à 90 minutes dans la circulation sanguine. Parce qu'elle est fortement liposoluble et quelque peu hydrosoluble, la mélatonine pénètre facilement dans chaque compartiment cellulaire (membrane, cytoplasme et noyau) de chaque cellule de l'organisme.
Comme celle de nombreuses autres hormones jouant un rôle crucial, la production de la mélatonine commence à diminuer dès la puberté et baisse ensuite régulièrement jusqu'à l'âge de 70 ans où elle peut ne plus représenter que 10 % des niveaux de jeunesse. Cette diminution de la production de mélatonine est souvent aussi le signal du déclenchement du développement de nombreuses pathologies dégénératives.
Un antioxydant particulièrement puissant
La mélatonine est l'un des antioxydants les plus puissants que l'on connaisse. Elle exerce des actions omniprésentes, antioxydantes directes et indirectes, et neutralise les radicaux libres. En plus de détoxifier tout un éventail de molécules hautement réactives, la mélatonine stimule également des enzymes antioxydantes.
De plus, un produit dérivé de l'interaction de la mélatonine avec les radicaux libres, le N1-acétyl-N2-formyl-5-méthoxykynuramine, est lui-même un puissant neutralisateur de radicaux libres, avec un pouvoir au moins équivalent à celui de la mélatonine elle-même. Cette capacité à induire une « cascade antioxydante » augmente encore la résistance de la mélatonine aux lésions oxydatives.
Vieillissement, mélatonine et troubles du sommeil
Les personnes âgées sont souvent sujettes à des troubles du sommeil, en grande partie parce que la production de mélatonine, comme celle de beaucoup d'autres hormones indispensables, décline avec les années. Les réveils précoces ou nocturnes, les difficultés d'endormissement deviennent plus fréquents.
Des chercheurs de l'institut de technologie Technion, en Israël, ont étudié les effets d'une supplémentation en mélatonine chez des personnes âgées insomniaques déficientes en mélatonine. Elles ont reçu pendant une semaine 2 mg de mélatonine à libération rapide, 2 mg à libération prolongée ou un placebo deux heures avant d'aller se coucher, traitement suivi par une période de deux mois pendant laquelle elles ont pris deux heures avant de se coucher 1 mg de mélatonine à libération prolongée ou un placebo.
Le traitement avec 2 mg de mélatonine à libération rapide ou prolongée a amélioré la qualité du sommeil des personnes âgées insomniaques. L'endormissement était plus rapide avec la mélatonine à libération rapide tandis que la qualité du sommeil était meilleure avec la mélatonine à libération prolongée. Ces améliorations perduraient lorsque le traitement passait à 1 mg mais se détérioraient à l'arrêt du traitement.
Éviter le jet lag
Le jet lag se produit lorsque notre horloge biologique se désynchronise. Il apparaît à cause du décalage horaire, lorsque nous faisons des voyages de moyenne ou longue distance. Un jour par fuseau horaire traversé peut être nécessaire pour que l'organisme retrouve seul un rythme normal. Depuis 1994, la mélatonine est largement utilisée par les voyageurs et le personnel volant des compagnies aériennes pour lutter contre le jet lag.
Le rythme circadien de l'homme, caractérisé par l'élévation et la baisse des niveaux hormonaux et le cycle familier sommeil/veille, est lié au lever et au coucher du soleil. La plupart des méthodes cherchant à réduire les effets du jet lag sont parties de ce fait et de celui que les effets du cycle jour/nuit sont induits par la mélatonine.
Les stratégies pour manipuler le cycle veille/sommeil, comme celles utilisées pour soulager les symptômes du jet lag, reposent donc sur la manipulation de l'exposition à la lumière et la prise de suppléments de mélatonine à des moments clés.
Des chercheurs britanniques ont passé en revue des essais cliniques publiés utilisant de la lumière vive, associée ou non à de la mélatonine, pour essayer d'accélérer le réentraînement du cycle circadien après des vols simulés ou réels traversant plus de 5 fuseaux horaires.
Huit des dix essais ont montré une nette réduction du jet lag avec la prise de mélatonine. Les chercheurs ont conclu que prendre 2 à 5 mg de mélatonine au moment de se coucher après l'arrivée est un moyen efficace de minimiser les effets du jet lag.
Pour une efficacité maximale, la prise de mélatonine devrait se poursuivre encore 2 à 4 jours. De plus, il faut faire attention à l'heure des repas et à l'exposition à la lumière, qui accélère le réentraînement. Mais, à l'inverse, des repas pris à une heure inappropriée, un usage peu judicieux d'alcool ou de café et une exposition à la lumière vive au mauvais moment le ralentiront.
Mélatonine et maladie d'Alzheimer
La mélatonine semble capable de soulager certains symptômes liés à la maladie d'Alzheimer. Des troubles du cycle veille/sommeil sont très caractéristiques de cette maladie, de même qu'un phénomène appelé syndrome du coucher du soleil, qui s'accompagne parfois d'agitation et d'agressivité. C'est un trouble du comportement habituel dans la maladie d'Alzheimer surtout lorsqu'elle s'accompagne d'une dépression.
Cela se manifeste par une aggravation de différents symptômes cognitifs et du comportement qui se produit pendant les heures de la soirée. Bien que les raisons de l'apparition de ces symptômes ne soient pas encore très claires, un certain nombre de chercheurs pensent qu'elle pourrait être liée à un déclin des niveaux de mélatonine.
Des chercheurs de l'Institut hollandais de recherche sur le cerveau, à Amsterdam, expliquent de quelle façon le déclin de la production de mélatonine qui se produit avec le vieillissement peut non seulement influer sur le rythme circadien mais aussi jouer un rôle dans le développement et les caractéristiques de la maladie d'Alzheimer.
Ils citent des recherches montrant que le vieillissement est caractérisé par une détérioration progressive des rythmes circadiens due en partie à des modifications dégénératives du noyau suprachiasmatique et de la glande pinéale, qui ont pour résultat une diminution de la production de mélatonine. Ils citent d'autres travaux montrant que, chez des patients souffrant de maladie d'Alzheimer, l'horloge biologique est sévèrement perturbée et le degré de perturbation de la sécrétion de mélatonine est relié à la sévérité des troubles mentaux causés par la maladie.
Ils déclarent que « les patients avec des perturbations du cycle veille/sommeil ont des troubles du rythme de sécrétion de mélatonine et que la disparition du rythme quotidien de la mélatonine chez des patients souffrant de maladie d'Alzheimer est cohérente avec des troubles cliniques du rythme comme du délire, de l'agitation ou des troubles veille/sommeil ».
Pour soulager les syndromes du coucher de soleil ou les troubles du sommeil chez des patients atteints de maladie d'Alzheimer, on utilise sans beaucoup de succès, et même avec parfois pour résultat une exacerbation du problème, des sédatifs, comme les benzodiazépines, et des antipsychotiques, comme l'halopéridol.
En comparaison, des suppléments de mélatonine peuvent sembler plus intéressants puisqu'ils pourraient soigner la cause : une déficience de production de mélatonine.
Des études ouvertes ou contrôlées indiquent une réduction significative de la détérioration cognitive chez des patients atteints de maladie d'Alzheimer traités avec de la mélatonine. Ces effets bénéfiques sur la fonction cognitive pourraient être en partie dus à la capacité de la mélatonine à favoriser chez les personnes âgées le sommeil lent et à augmenter les phases réparatrices du sommeil. De plus, la mélatonine protège les neurones de la toxicité de la bêta-amyloïde et du développement des plaques d'amyloïde associés à la maladie d'Alzheimer.
Des mécanismes anticancéreux
Il a été montré, dans des études cellulaires sur l'animal et chez l'homme, que la mélatonine a des propriétés anticancéreuses significatives. La mélatonine est capable de détruire directement différents types de cellules tumorales humaines. Lorsque des tumeurs sont déjà installées dans l'organisme, la mélatonine est capable d'inhiber leur taux de croissance. La mélatonine a une activité oncostatique naturelle qui inhibe la croissance des cellules cancéreuses. Elle peut retarder le développement et le métabolisme d'une tumeur en abaissant la température corporelle.
Antioxydante et inductrice d'antioxydants, la mélatonine empêche les tumeurs de participer aux lésions radicalaires sur des cellules normales et, par suite, limite les lésions oxydatives sur l'ADN, les lipides, les acides aminés et les protéines.
Un traitement adjuvant du cancer
Des études cliniques en grand nombre ont incorporé la mélatonine dans le traitement du cancer, seule ou associée à d'autres traitements. Elle semble renforcer l'efficacité des autres formes de traitement anticancéreux, réduit leurs effets secondaires, augmente la survie et améliore la qualité de vie des patients.
Lorsqu'elle est utilisée comme adjuvant à des traitements anticancéreux conventionnels, la mélatonine semble inhiber la prolifération de certaines cellules cancéreuses et pourrait aider à lutter contre les effets secondaires toxiques des chimiothérapies et des radiothérapies.
Une revue de la littérature a identifié près de 100 études sur l'homme, 50 d'entre elles évaluaient la mélatonine comme traitement adjuvant du cancer, les autres évaluant les niveaux de mélatonine endogène chez des patients souffrant d'un cancer.
Une méta analyse a examiné 10 rapports publiés entre 1992 et 2003 donnant des résultats de dix études cliniques randomisées, contrôlées contre placebo, effectuées en Pologne et en Italie, portant sur des patients avec une tumeur traités par de la mélatonine associée à un autre traitement.
Les chercheurs ont constaté un bénéfice important avec toutes les doses de mélatonine utilisées sur une année de survie lorsque l'hormone était testée comme traitement adjuvant dans différents cancers à un stade avancé. Par rapport à ceux qui ne l'ont pas prise, les patients qui ont reçu de la mélatonine avaient 44 % moins de risque de mourir dans l'année qui a suivi leur enrôlement dans l'étude.
COMPOSITION (du produit ci-dessus)
INGRÉDIENTS :
-
Mélatonine 1.9 mg : Pour 1 gélule 1.9 mg de mélatonine (origine synthétique), pureté 99% min.
-
Mélatonine Sublinguale 1.8 mg : Pour 2 comprimés 1.8 mg de mélatonine (origine synthétique), pureté 99% min.
AUTRES INGRÉDIENTS :
-
Mélatonine 1.9 mg / 60 gélules : maltodextrine, gélule végétale : hydroxypropylméthycellulose.
-
Mélatonine 1.9 mg / 120 gélules : maltodextrine, gélule végétale : hydroxypropylméthycellulose.
-
Mélatonine sublinguale 1.8 mg (2 comprimés) / 240 comprimés : agent de charge (E460i) : cellulose microcristalline, fécule de pomme de terre, arôme citron, extrait de son de riz, édulcorant (E960) : glycosides de stéviol.
ALLERGÈNES :
Ce produit ne contient pas d'allergènes (selon Règlement (UE) Nº 1169/2011), ni d'organismes génétiquement modifiés.
CONSEILS D'UTILISATION :
-
Mélatonine 1.9 mg : 1 gélule par jour, à prendre le soir, une demi-heure avant le coucher avec un demi-verre d'eau.
-
Mélatonine Sublinguale 1.8 mg : 2 comprimés par jour, à faire fondre sous la langue, 20 minutes avant le coucher.
PRÉCAUTIONS D'EMPLOI :
L'effet bénéfique est obtenu par la consommation de 1 mg de mélatonine avant le coucher. Déconseillé aux femmes enceintes ou allaitantes. Ne pas dépasser la dose journalière recommandée.
AVERTISSEMENT :
Ne se substitue pas à une alimentation variée et équilibrée et à un mode de vie sain. En cas de traitement médical, prendre conseil auprès de votre thérapeute. Réservé à l'adulte. Tenir hors de portée des enfants.
SUPPLEMENT ET MISE A JOUR
Un antidouleur aux effets proches de la morphine
L’une des premières études humaines fut menée en 2005 par des chercheurs Singapouriens sur une quarantaine d’adultes touchés par le syndrome du côlon irritable, qui se manifeste par des douleurs abdominales et des troubles du transit.
La moitié des malades a reçu un complément alimentaire de mélatonine (3 mg) avant le coucher et l’autre moitié a reçu un placebo. Au bout de deux semaines, ceux qui avaient reçu l’hormone ont constaté une nette diminution des douleurs abdominales. Par la suite, différentes équipes de recherche ont testé les effets antidouleur de la mélatonine. Ils ont toujours obtenu des résultats spectaculaires :
-
Pour les femmes opérées d’une hystérectomie (ablation de l’utérus), la prise de 5 mg de mélatonine avant l’opération est aussi efficace que celle de clonidine, un antidouleur utilisé par les anesthésistes, et diminue de plus de 30 % les besoins en morphine après la chirurgie.
-
Pour les hommes opérés d’une prostatectomie (ablation de la prostate), la prise de 6 mg de mélatonine la nuit précédant l’opération, puis 1 heure avant l’opération, diminue fortement les douleurs et supprime souvent le besoin de morphine .
-
Pour les enfants nés prématurés nécessitant une intubation endotrachéale (introduction d’un tube dans la gorge pour assurer la respiration), l’injection de mélatonine diminue les douleurs et l’inflammation.
-
Contre les douleurs de la fibromyalgie, la mélatonine à la dose de 10 mg est aussi efficace que l’amitriptyline (Laroxyl).
-
En cas d’endométriose, la mélatonine diminue fortement les douleurs et améliore le sommeil, à la dose de 10 mg.
-
Dans les douleurs temporo-mandibulaires (extrémité de la mâchoire), 5 mg de mélatonine diminuent la douleur de 39 % et l’utilisation de médicaments antidouleur de 66 %.
-
En cas de chirurgie de la cataracte, 10 mg de mélatonine pris 1h30 avant l’opération diminuent nettement l’anxiété et la douleur, facilitant le travail du chirurgien 13. À première vue, les effets de la mélatonine peuvent sembler miraculeux, difficiles à croire. Comment une simple hormone du sommeil pourrait-elle être responsable de tels effets ?
L’explication est simple : la mélatonine est capable d’activer les récepteurs aux opiacés, c’est-à-dire les molécules dérivées de la morphine.
Plus surprenant : des chercheurs allemands ont montré que la mélatonine agissait en tant que neuromodulateur au niveau de la moelle épinière. En pratique, ce que cela signifie est très simple : la mélatonine agit comme la morphine, et si elle est prise avec la morphine, elle renforce son action tout en diminuant ses effets secondaires !
La mélatonine est donc efficace contre toutes les douleurs liées à la chirurgie et contre les douleurs les plus récalcitrantes :
-
douleurs neuropathiques (diabète, ablation d’un membre),
-
douleurs du cancer et de la chimiothérapie,
-
endométriose ou fibromyalgie, etc.
Pour couronner le tout, elle peut s’utiliser en conjonction avec les traitements antidouleurs classiques.
La mélatonine n’a qu’un seul problème : la France fait tout pour qu’il soit de plus en plus difficile de s’en procurer…
Comment la France essaye d’enterrer la mélatonine ?
La mélatonine est en vente libre depuis plus de 10 ans dans de nombreux pays du monde et notamment aux Etats-Unis. En France son importation était interdite depuis longtemps, mais c’est en septembre 2011 que son histoire prend un nouveau tournant. Xavier Bertrand, à l’époque ministre de la santé, décide en effet de classer la mélatonine dans la liste II des substances vénéneuses.
Cette liste contient par définition des molécules dangereuses, des drogues, ou des médicaments aux effets secondaires potentiellement graves.
Cet ajout par le ministre s’est fait par « arrêté », c’est-à-dire par décision unilatérale et non concertée, mise en application par la simple force du pouvoir coercitif… La conséquence est immédiate : la mélatonine est interdite à la vente libre dès lors que la concentration est de 2 mg ou plus. À partir de ces concentrations, elle devient un médicament, uniquement vendu sur ordonnance.
Comme vous l’aurez remarqué, ce dosage limite ne doit rien au hasard : c’est à partir de 3 mg au moins que la mélatonine est efficace comme antidouleur.
Pensant que nous sommes dans un état de droit, plusieurs laboratoires de compléments alimentaires, décident de s’allier et de porter plainte auprès du Conseil d’état pour abus de pouvoir, dans le but de faire suspendre l’arrêté en question. En mars 2014 la haute juridiction rend son jugement : elle estime que le ministre « n’a pas commis d’erreur manifeste d’appréciation en estimant que la mélatonine devait être regardée comme une substance présentant pour la santé des risques directs ou indirects. » La juridiction affirme également que le ministre a produit des éléments démontrant que « l’absorption de mélatonine peut aboutir à des effets indésirables graves. » Voilà qui a de quoi inquiéter !
A LA RECHERCHE DES EFFETS SECONDAIRES PERDUS
En apprenant l’existence de ces « effets secondaires graves », il m'a semblé qu’il était important de les retrouver afin de vous en informer.
Qui voudrait tomber gravement malade à cause d’un complément alimentaire ?
La première chose que j'ai faite est donc de lire la liste des effets secondaires de la mélatonine vendue en France en tant que médicament (sous le nom de CIrCADIN, dosée à 2 mg) et la notice est impressionnante :
Plus de 50 effets secondaires seraient provoqués par la mélatonine
Voici environ la moitié des effets secondaires mentionnés :
Céphalées, rhinopharyngite, mal de dos et arthralgies, herpès zoster, angine de poitrine, palpitations, hypertriglycéridémie, hypocalcémie, hyponatrémie, irritabilité, nervosité, impatience, insomnie, rêves anormaux, anxiété, troubles de l’humeur, agressivité, agitation, pleurs, symptômes de stress, désorientation, réveil tôt le matin, augmentation de la libido, humeur dépressive, dépression, migraine, léthargie, hyperactivité psychomotrice, sensations vertigineuses, somnolence, syncope, altération de la mémoire, baisse de l’acuité visuelle, vue trouble, larmoiement accru, vertige positionnel, vertige, reflux gastro-œsophagien, troubles gastro-intestinaux, cloques au niveau de la muqueuse buccale, ulcération de la langue, gêne gastro-intestinale, vomissements, bruits intestinaux anormaux, flatulence, hypersécrétion salivaire, halitose, gêne abdominale, trouble gastrique, gastrite, dermatite, sueurs nocturnes, prurit, rash, prurit généralisé, sécheresse cutanée, fatigue, douleur, soif.
Comment expliquer qu’un produit si dangereux soit en vente libre partout à travers le monde ?
Pour le savoir, j'ai consulté le site des agences européennes et américaines du médicament, mais..., aussi curieusement que cela puisse paraître, ces deux agences ne listent aucun effet secondaire lié à la prise de mélatonine.
Pire, l’agence européenne signale, pour le même médicament vendu en France, que « les effets secondaires les plus fréquents sont les maux de tête, la fatigue et les douleurs dorsales, mais de manière comparable au groupe prenant le placebo ».
Autrement dit : les rares effets secondaires observés ne sont pas liés à la mélatonine.
De plus, la dose toxique de mélatonine serait très élevée : plus de 160 gr par jour pour un adulte de 70 kg.
Alors, où sont donc les graves effets secondaires mentionnés par le ministre ?
Le silence gênant
Des agences françaises contactées par mes soins pour en savoir plus sur les dangers, l’ANsm (Agence chargée de la sécurité du médicament en France) n’est pas parvenu à me répondre.
Après plusieurs échanges par mail et par téléphone et de nombreuses recherches, je ne suis pas parvenu à retrouver la liste des effets secondaires graves provoqués par la prise de mélatonine ; et encore moins de la source scientifique qui les aurait découverts.
Y a-t-il volonté de nous pousser à consommer des antidouleurs classiques, plus lucratifs pour le système de soin ?
Toujours est-il qu’obtenir de la mélatonine à doses efficaces contre les douleurs est difficile en France.
Difficile veut-il dire, impossible ?
Diète hypotoxique
![]() Par
vogot
Le 21/02/2017
Par
vogot
Le 21/02/2017
Pain, fromages... Certains aliments abîment les intestins et provoquent des réactions inflammatoires, voire l’apparition de maladies inflammatoires chroniques comme l’arthrose, la fibromyalgie, l'ostéoporose.
Le point sur ces aliments avec VOGOT, le réveil des sens.
Certains médecins vous diront que le gluten ou la caséine sont à l'origine de pathologies pour UNIQUEMENT 0,5% à 1% de la population française.
Cela est entièrement FAUX, ce n'est pas un phénomène de mode.
Maladie cœliaque
Le gluten est un mélange de protéines insolubles qui donnent du volume et de l'élasticité aux produits de boulangerie. On le trouve dans le blé, l'orge, l'avoine et le seigle, des céréales utilisées principalement dans le pain, les pâtisseries et les pâtes, mais également dans de nombreux plats préparés. Connue depuis l'Antiquité, la maladie cœliaque toucherait aujourd'hui entre 0,5 et 1 % de la population occidentale (entre 300.000 et 600.000 personnes en France), selon les estimations les plus courantes qui ne sont surement pas le reflet de la réalité.
La maladie peut se déclencher à n'importe quel moment de la vie et se manifester par des symptômes très divers : diarrhées chroniques, perte de poids, vomissements, fatigue, problèmes articulaires, neurologiques...
La maladie cœliaque peut aujourd'hui être décelée grâce à des tests fiables, 80 % des personnes qui en souffrent ne sont pas diagnostiquées et ne suivent pas un rééquilibrage alimentaire sans gluten qui est pourtant le seul traitement de leur maladie existant à ce jour. Mais à côté de ces patients, un nombre croissant de personnes affirment aller mieux lorsqu'elles suivent ce type de rééquilibrage.
Estampillées "hypersensibles" au gluten, elles interpellent les chercheurs qui, jusqu'à présent, ont été incapables de prouver scientifiquement l'existence de cette "sensibilité", ce qui n'est pas le cas des naturopathes, qui tirent la sonnette d'alarme depuis fort longtemps. L'ouverture d'esprit n'est pas une fracture du crâne.
Pour la plupart, il s'agirait d'un simple phénomène de mode tandis que quelques-uns estiment qu'un mécanisme différent du gluten pourrait être impliqué. Les tests sanguins, qui permettent de détecter la présence d'anticorps caractéristiques de l'intolérance au gluten, sont en revanche systématiquement négatifs chez eux.
Top 7 des aliments qui augmentent les douleurs
Les pâtes abîment les intestins
La plupart des aliments à base de céréales contiennent du blé, et donc du gluten, une protéine très difficile à digérer et qui, cuite à haute température, entraîne la production d'une substance neuro-toxique, l'acrylamide. A terme la mauvaise digestion de ces aliments peut entraîner l’apparition de maladies inflammatoires chroniques.
En détail
Tous les aliments qui contiennent du blé, du seigle, du kamut, de l’orge, de l’avoine, du maïs, de l’épeautre et, en particulier, les céréales prêtes à manger, les pains, les biscuits, les craquelins, les pâtisseries, les pâtes, même la bière qui contient des protéines de l’orge.
Qu’est-ce qui augmente la douleur ?
La molécule alimentaire pro-inflammatoire "gliadine alpha", contenu dans le gluten est très difficile à digérer par les enzymes. En s’accumulant dans l’intestin grêle, ces molécules alimentaires incomplètement digérées favorisent la multiplication des bactéries pathogènes avec comme conséquence le déséquilibre de la flore intestinale (appelée maintenant microbiome intestinal, je dois l'avouer c'est moins parlant), le développement d’inflammation, la perte de l’intégrité des parois de l’intestin grêle et une augmentation de sa perméabilité.
Les déchets bactériens et les grosses molécules alimentaires mal digérées, telles la "gliadine alpha", franchissent la paroi intestinale et se diffusent dans la circulation sanguine et lymphatique, ce qui leur permet de se déposer dans les tissus. Leur propriété antigénique (qui peut permettre de déclencher une réponse immunitaire), les rend susceptibles de provoquer des réactions pro-inflammatoires inappropriées.
Couplées à une prédisposition génétique, les intolérances envers certains antigènes alimentaires ou microbiens peuvent être à l’origine de douleurs inflammatoires et de maladies chroniques.
En combien de temps arrive la douleur ?
Certaines maladies telle l’arthrose peuvent se déclarer seulement au bout de 10 ans, 40 ans...selon la génétique ou la quantité d’antigènes sensibilisants (ex. gluten) ingurgités. La durée de développement des différentes maladies chroniques peut varier considérablement en fonction de la maladie, des caractéristiques génétiques et du mode de vie des individus.
Avant que les premières douleurs ne soient ressenties, l’inflammation se développe sous forme silencieuse pendant des semaines à des années, et détruit très progressivement les tissus. Elle peut aussi donner des signes précurseurs immédiats comme des maux gastriques, des ballonnements, de la constipation...
En cas de prédisposition génétique pour une maladie précise, le blé peut entraîner des troubles comme l’arthrose, le diabète de type 2, la fibromyalgie, la polyarthrite rhumatoïde, la colopathie fonctionnelle, la maladie de Crohn, la maladie cœliaque, la sclérodermie, l’eczéma, l’asthme, l’acné...
A partir de quelle quantité ?
La maladie symptomatique avec ses douleurs et ses pertes de fonctions va se déclarer plus ou moins vite en fonction des caractéristiques génétiques des individus et de leur mode de vie ( quantité et durée de la consommation d’aliments pro-inflammatoires). L’important est d’être dans la mesure. Si vous mangez des quantités raisonnables d’aliments pro-inflammatoires, vous limitez les possibilités d’apparition de la maladie. L'équilibre acido-basique étant respecté, l'inflammation sera sous contrôle.
En revanche une fois la maladie installée, suivre la diète hypotoxique (privation des aliments à base de gluten, de laitages et protéines animaliers, de viandes cuites à haute température, d’aliments industriels transformés (raffinés, contaminés par les pesticides et autres substances chimiques...) à la lettre permet dans la majorité des cas de faire disparaître les douleurs et de retrouver une bonne qualité de vie. Actuellement je suis un groupe à pathologie fibromyalgique, les résultats anti-inflammatoires grâce à une alimentation adaptée et quelques compléments alimentaires précis, leur permet de commencer à retrouver un bien-être stable.
Le pain complet peut accentuer l'arthrose
Qu’est-ce qui augmente la douleur ?
L’acrylamide est une molécule très rigide, indigestible par nos enzymes : elle peut provoquer un déséquilibre à l’intérieur de l’intestin appelé "dysbiose". La dysbiose favorise les bactéries pathogènes au dépend des bonnes bactéries, ce qui conduit à de l’inflammation et à une hyperperméabilité de l’intestin. En fait, l’acrylamide est associée au gluten.
En combien de temps arrive la douleur ?
Les maladies inflammatoires chroniques peuvent survenir au bout de plusieurs années. Couper le gluten et tous les aliments proscris par la diète hypotoxique peut considérablement aider à calmer la douleur. Atteinte d’arthrite rhumatoïde aux mains, une patiente témoigne avoir perdu sa douleur en 10 jours en suivant cette diète. Deux mois après le début de la diète hypotoxique, elle a consommé environ 300 ml de yaourt commercial. Cela a eu pour effet de ranimer une douleur intense dans les articulations métacarpo-phalangiennes durant les deux jours suivants ! Les patients commencent à voir un début d’effet positif à partir de 3 mois en moyenne et dans les cas très graves, cela peut prendre parfois environ 16-17 mois à connaître la rémission totale de la maladie.
A partir de quelle quantité ?
La maladie inflammatoire chronique symptomatique (soit l’expression de la maladie) avec ses douleurs et ses pertes de fonctions va se déclarer plus ou moins vite en fonction de la maladie, des caractéristiques génétiques des individus et de leur mode de vie (quantité et durée de la consommation d’aliments pro-inflammatoires). L’important est d’être dans la mesure. Si vous mangez des quantités raisonnables d’aliments pro-inflammatoires, vous limitez, aussi, les possibilités d’apparition de la maladie.
En revanche une fois la maladie installée, suivre la diète hypotoxique (privation des aliments à base de gluten, de laitages et de protéines d’origine animale cuites à haute température, d’aliments industriels transformés (raffinés, contaminés par les pesticides et autres substances chimiques...) à la lettre permet dans la majorité des cas de faire disparaître les douleurs et de retrouver une bonne qualité de vie.
Les yaourts activent l'inflammation
Les yaourts, le beurre, la crème, le fromage blanc, la glace et tous les laitages, peuvent poser problème en raison de leur teneur en "caséines". Les caséines représentent 80% de l'ensemble des protéines contenues dans le lait de vache et elles sont à l’origine de nombreuses intolérances chez le nourrisson et chez l’adulte.
Les caséines du lait de vache sont structurellement apparentées à la "gliadine alpha" et se digèrent difficilement. Les yaourts, les crèmes glacées ou certains fromages bas de gamme sont en outre souvent fait avec de la poudre de lait, bien plus riche en glycotoxines que le lait frais.
Qu’est-ce qui augmente la douleur ?
La caséine peut être à l’origine d’inflammation et d’hyperperméabilité. A la base, l’intestin bénéficie d’une certaine perméabilité pour permettre d'assimiler les bonnes substances apportées par l’alimentation alors qu'il ferme l'accès aux molécules ou substances indésirables. Une intolérance aux caséines du lait peut induire un état d’hyperperméabilité en laissant pénétrer dans la circulation sanguine des substances nocives qui devraient être éliminées dans les selles.
En combien de temps arrive la douleur ?
L’inflammation peut être immédiatement douloureuse : ballonnements, maux gastriques, constipation... Elle peut aussi être silencieuse et se déclarer au bout de plusieurs années sous forme de maladie inflammatoire chronique comme l’arthrose.
A partir de quelle quantité ?
Celle-ci dépend des organismes de chacun et du nombre d’années passées à consommer des quantités plus ou moins grandes d'aliments pro-inflammatoires. L’important est d’être dans la mesure. Si vous en mangez raisonnablement vous limitez, encore, les possibilités d'apparition de maladies chroniques. En revanche une fois la maladie installée, mieux vaut suivre la diète hypotoxique à la lettre pour se donner un maximum de chances de faire disparaître les douleurs et de mettre ce type de maladies en rémission.
A noter : le lactose, c’est le sucre du lait et il n’est pas impliqué dans le développement des maladies inflammatoires chroniques. Il peut cependant entraîner des problèmes digestifs lorsqu’un individu a cessé de produire les enzymes appelés lactases.
Le comté entraîne des maladies inflammatoires
Sont susceptibles de provoquer des maladies inflammatoires, tous les laits provenant de sources animales quelles qu’elles soient, et leur dérivés, tels que le beurre, la crème, les fromages, le yaourt, la crème glacée, etc.
Qu’est-ce qui augmente la douleur ?
Les caséines (protéines) mal digérées du lait chez les personnes qui y sont sensibles irritent la paroi intestinale, créent un déséquilibre bactérien et déclenchent une inflammation. Celle-ci entraîne une hyperperméabilité intestinale qui permet le passage de molécules trop grosses, donc susceptibles d'induire des réactions immunitaires inappropriées dans les tissus.
En combien de temps arrive la douleur ?
L’inflammation peut être immédiatement douloureuse : ballonnements, maux gastriques, constipation... Elle peut aussi être silencieuse et se déclarer au bout de plusieurs années sous forme de maladie inflammatoire chronique comme l’arthrose.
A partir de quelle quantité ?
Celle-ci dépend des caractéristiques génétiques des individus, et du nombre d’années passées à consommer des quantités plus ou moins grandes d’aliments pro-inflammatoires. L’important est d’être dans la mesure. Si vous en mangez raisonnablement vous limitez les possibilités d’apparition de maladies chroniques.
En revanche une fois la maladie installée, mieux vaut suivre la diète hypotoxique à la lettre pour se donner un maximum de chances de faire disparaître les douleurs et de mettre ce type de maladie en rémission.
Le rôti de bœuf se digère difficilement
Toutes les protéines animales : fromages, œufs, et bien-sûr les viandes, peuvent poser problème si l’aliment est cuit à partir de 110-120°. Ce genre de cuisson favorise la production de glycotoxines via la réaction de Maillard. Encore plus grave, la cuisson sur barbecue, en plus d’entrainer la production de glycotoxines, induit la formation de deux substances reconnues comme cancérigènes. A terme, la cuisson à haute température des protéines d’origine animale peut provoquer l’apparition de maladies inflammatoires chroniques.
Qu’est-ce qui augmente la douleur ?
Difficile à digérer, ces molécules provoquent un déséquilibre intestinal appelé "dysbiose", de l’inflammation puis une hyperperméabilité de l’intestin qui va permettre de laisser passer des molécules susceptibles d’activer de façon anormale le système immunitaire au niveau des tissus ainsi irrigués.
En combien de temps arrive la douleur ?
Selon la génétique et la quantité de molécules pro-inflammatoires ingurgitées, des maladies inflammatoires chroniques pourront se développer plus ou moins rapidement : des mois, des années voire des dizaines d’années. Grâce à la diète hypotoxique, la douleur peut s’arrêter, plus ou moins rapidement.
Elle peut s’apaiser en 48h, une semaine, plusieurs semaines, plusieurs mois, voire plus d’une année... Mais il faut préciser que pour certaines maladies plus lourdes telle la sclérose en plaques par exemple, pour obtenir de très bons résultats, cela peut nécessiter une plus longue période ainsi que de respecter à la lettre une diète encore plus restrictive comme l’abandon de tout sucre ajouté dans certains cas.
A partir de quelle quantité ?
Celle-ci dépend de la maladie, de la génétique de chacun et du nombre d’années passées à consommer l’aliment pro-inflammatoire auquel un individu est sensible. L’important est d’être dans la mesure. Si vous consommez raisonnablement ce genre d’aliment, vous limitez les possibilités d’apparition de la maladie.
En revanche une fois la maladie installée, mieux vaut suivre la diète hypotoxique à la lettre pour se donner un maximum de chances de faire disparaître les douleurs et de mettre la maladie en rémission.
A noter : les poissons cuits à plus de 110`C contiennent 10 fois moins de glycotoxines que la viande cuite à cette température.
Les rillettes disposent de mauvaises molécules
Les aliments fabriqués industriellement à partir de produits animaliers cuits à plus de 110°C comme la charcuterie et le bacon sont à éviter en cas de maladie inflammatoire chronique.
Qu’est-ce qui augmente la douleur ?
Cuit à plus de 110°c, il y a formation de molécules appelées glycotoxines qui favorisent la "dysbiose", l’inflammation et la perméabilité excessive de l’intestin.
En combien de temps arrive la douleur ?
L’inflammation peut être immédiatement douloureuse : ballonnements, maux gastriques, constipation... Elle peut aussi être silencieuse et se déclarer au bout de plusieurs années sous forme d’une maladie inflammatoire chronique comme l’arthrose. En coupant les aliments pro-inflammatoires, l’inflammation commence à disparaître, suivie par la régénération des tissus.
Dans des cas très complexes comme le suivant, la mise en rémission peut s’étaler sur plus d’une année. Une patiente à qui j'avais "anamnèsé" une scoliose à l’âge de 12 ans, souffrait, au moment de débuter la diète hypotoxique d’une arthrose sévère de la colonne, de tendinites multiples, d’une petite déchirure à un muscle de la hanche, et d’un glissement de la vertèbre L4 sur L5. Sa douleur qui était de 10/10 en tout temps était encore amplifiée lorsqu'elle se couchait car aucun mouvement n’était possible.
Assez rapidement après le début de la diète hypotoxique, elle avait constaté de légères améliorations et cela a nécessité 5 mois de diète hypotoxique pour pouvoir se coucher sur le côté gauche pendant quelques secondes. Après 17 mois de diète, elle pouvait bouger, marcher normalement et se coucher sans douleur. Après 5 ans, elle peut maintenant dormir de 7-8 heures; pratiquer la danse en ligne et danser le cancan; sa douleur est à 0 lorsqu’elle ne fait aucun écart et à 1.5/10 lorsqu’elle "triche" un peu.
A partir de quelle quantité ?
Celle-ci dépend des organismes de chacun et du nombre d’années passées à consommer des quantités plus ou moins grandes d’aliments pro-inflammatoires. L’important est d’être dans la mesure. Si vous en mangez raisonnablement, vous limitez les possibilités d’apparition de maladies chroniques. En revanche une fois la maladie installée, mieux vaut suivre la diète hypotoxique à la lettre pour se donner un maximum de chances de faire disparaître les douleurs et de mettre ce type de maladie en rémission.
Le cassoulet en conserve : des risques inflammatoires
Les aliments préparés et transformés par l’industrie alimentaire , contiennent souvent des quantités importantes de sucre, de sel, de mauvais gras, des produits chimiques pour la conservation, des colorants, des glycotoxines, etc. De plus, les conserves possèdent souvent un revêtement fait de résine de biphénol qui à la longue peut venir s’accumuler dans l’organisme.
Qu’est-ce qui augmente la douleur ?
Une alimentation à base de produits alimentaires transformés va causer de la dysbiose qui a la longue va favoriser l’apparition de maladies inflammatoires chroniques.
En combien de temps arrive la douleur ?
L’inflammation peut être immédiatement douloureuse : ballonnements, maux gastriques, constipation... Elle peut aussi être silencieuse et devenir symptomatique suite à des périodes variables de quelques semaines, quelques mois et/ou des années sous forme de maladies inflammatoires chroniques.
A partir de quelle quantité ?
Celle-ci dépend de la génétique des individus et du nombre d’années passées à consommer des quantités plus ou moins grandes d’aliments pro-inflammatoires. L’important est d’être dans la mesure. Si vous en mangez raisonnablement vous limitez les possibilités d’apparition de maladies chroniques. En revanche une fois la maladie installée, mieux vaut suivre la diète hypotoxique à la lettre pour se donner un maximum de chances de faire disparaître les douleurs et de mettre ce type de maladie en rémission.
Mais alors vous aller me demander:"Que peut-on manger et surtout ne plus manger lorsque ces pathologies sont installées ?"
Les aliments interdits
-
le blé, l’avoine, le seigle, l’orge, le maïs et les produits où ils sont utilisés (pain, gâteaux, brioches, pâtes…)
-
les laits animaux : laits, yaourts, fromages, beurres, crèmes, glaces…
-
les viandes cuites, crues ou peu cuites, les poissons et coquillages, crevettes…
-
les charcuteries cuites ou crues (saucisson, jambon cru, salami…)
-
tout aliment cuit à plus de 110°C (en particulier cuisson au four, à la poêle, fritures, au micro-ondes, à la cocotte minute)
-
les confitures (qui sont cuites)
-
les huiles raffinées ou matières grasses cuites
-
la bière (obtenue à partir de céréales)
-
les conserves, plats préparés (modes de cuisson, huiles utilisées non autorisées)
-
le chocolat au lait, blanc (nature ou aux céréales)
-
les aliments raffinés en général (riz, farine, sucre, sel,....)
Les aliments autorisés
-
riz, sarrasin, sésame et leurs dérivés (pains et gâteaux à la farine de riz ou de sarrasin cuits à basse température…)
-
soja et ses dérivés (lait de soja, tofu..)
-
légumes secs
-
noix et oléagineux crus
-
les fruits (frais ou secs), les légumes , les crudités
-
le sucre complet, le miel
-
les huiles obtenues par première pression à froid
-
les condiments
-
eau, (café, thé modérément), chicorée
-
les aliments cuits à moins de 110°C (cuisson à la vapeur, à l’eau, à l’étouffée, le pochage ou braisage doux)
-
le chocolat noir (modérément)
-
le sel non raffiné de guérande, de l'Hymmalaya, le gomasio.
Votre naturopathe est le seul professionnel de santé qui pourra vous aider à suivre efficacement une diète hypotoxique.
Affection de l'intestin émotif (A.I.E)
![]() Par
vogot
Le 09/01/2017
Par
vogot
Le 09/01/2017
Cette pathologie est un sujet qui me tient à coeur, ayant moi-même été confronté à cette affection. Après un rééquilibrage alimentaire adapté (rien que pour soi), accompagné d’une bonne hygiène de vie, les symptômes ont été réellement éradiqués.
L'AIE aussi appelé syndrome du côlon irritable ou colopathie fonctionnelle, est un problème de santé de plus en plus fréquent dans nos sociétés.
Il se déclare généralement au tout début de l’âge adulte. Les femmes seraient généralement plus touchées que les hommes. Ce détail est trompeur, puisque les femmes ayant tendance à s’occuper davantage de leur santé, consultent plus souvent en cas de problèmes.
Ce sont autant d'affections qui peuvent perturber occasionnellement les activités professionnelles et domestiques des personnes atteintes dont la plupart souffrent en silence.
Certaines ressentent de légers symptômes de temps à autre, souvent pendant une période de grand stress, alors que d’autres éprouvent douleurs, souffrance et embarras social des années durant.
Longtemps perçu comme un trouble psychologique « tout est dans la tête », aujourd’hui nous savons qu’il s’agit d’un problème thérapeutique bien réel, dont on commence à peine à comprendre les causes. Car la vérité est qu’il n’y a pas de cause unique et bien définie à l'AIE.
Problèmes fréquemment rencontrés
-
Douleur stomacale provoquée par des coliques, souvent en bas à gauche, souvent soulagée en laissant passer des gaz ou des selles
-
Sensation de ballonnement et de gaz, parfois accompagnée de gargouillements bruyants
-
Constipation
-
Diarrhée le matin, surtout au lever
-
Séquences de diarrhée et de constipation en alternance
-
Selles petites et dures accompagnées parfois de mucus.
-
Sensation d’évacuation incomplète après être allé à la selle
Moins fréquents
-
Nausée, rôts, vomissement
-
Brûlure d’estomac
-
Douleur dorsale
-
Léthargie
-
Maux de tête
-
Troubles du sommeil
-
Incontinence
REEQUILIBRAGE ALIMENTAIRE
Un rééquilibrage alimentaire n’est pas considéré comme un traitement mais permet de limiter les symptômes (douleurs et inconforts), leur durée et leur fréquence, et d’améliorer la qualité de vie.
L'AIE ne se manifeste pas de la même façon pour tout le monde. Chaque personne réagissant différemment aux aliments, il est nécessaire d’apprendre à reconnaître ceux qui conviennent et ceux qui occasionnent des problèmes digestifs.
Qui plus est, certains aliments peuvent convenir lorsque l’on se sent bien, mais être moins bien tolérés en périodes de crise ou de stress. C’est pourquoi un aliment n’est pas nécessairement à éliminer radicalement de l’alimentation « à vie ». L’important c’est d’écouter votre corps.
FIBRES SOLUBLES OU FIBRES INSOLUBLES ?
Les fibres solubles sont dites « douces », car elles sont moins irritantes pour la paroi intestinale que les fibres insolubles. Les fibres solubles gonflent au contact de l’eau dans l’estomac, se transforment en une sorte de gel pendant la digestion et permettent aux selles de passer plus facilement dans l’intestin.
METS EPICES
Les mets épicés peuvent irriter l’intestin et causer des inconforts. Pour rehausser le goût de vos plats, remplacez les épices par des fines herbes : basilic, menthe, origan, thym, aneth, coriandre, persil… En plus, la menthe poivrée en feuilles peut soulager les crampes abdominales, elle favorise la détente des muscles intestinaux.
ALIMENTS INDUSTRIELS
L’intestin est déjà assez occupé avec les produits naturellement contenus dans les denrées qui constituent notre alimentation, sans que nous le surchargions de produits transformés, auxquels nous ne connaissons à peine les dégâts sur la santé. Il va s’agir de colorants, agents de conservation, pesticides, glutamate… compris dans la plupart des aliments transformés et industriels.
SUCRES RAFFINES
La consommation de sucres raffinés peut augmenter les inconforts digestifs tels que jus ou cocktail de fruits, pâte à pizza, pain blanc, pâtes blanche, miel, sirop d’érable, céréales de petit déjeuner, confiture, sorbet, chocolat, biscuits, gâteaux, tartes, crème, friandise…
ALIMENTATION PAUVRE MODEFP
MODEFP est un acronyme pour désigner un groupe de glucides à chaîne courte présents dans certains aliments qui, une fois ingérés, peuvent fermenter et créer ainsi des gaz et des ballonnements. Une alimentation pauvre en Modefp permet de réduire à la fois les douleurs, les ballonnements et les flatulences.
MODEFP
Signification:
-
M : Monosaccharides (fructose en excès du glucose)
-
O : Oligosaccharides (fructanes et galacto-oligosaccharides ou GOS)
-
D: Disaccharides (lactose)
-
E: Et
-
F: Fermentescibles (rapidement fermentés par les bactéries du côlon)
-
P: Polyols (sorbitol, mannitol, xylitol et maltitol)
Ces substances sont fermentés par les bactéries du côlon et provoquent les symptômes de ballonnements, de gaz et de douleurs abdominales.
ALIMENTS RICHES EN MODEFP
Les plus courants sont:
-
Fruits : pommes, avocats, mangues, cerises, pêches, poires, melons, jus de fruits et fruits secs.
-
Légumes : oignons, l’ail, le chou, le brocoli, les choux de Bruxelles, les asperges, artichauts, aubergines, champignons, chou-fleur.
-
Produits laitiers : lait, yaourts, fromages à pâte molle.
-
Légumineuses : pois chiches, haricots rouges, pinto, lima, mungo, lentilles, fèves de soya.
-
Céréales : blé ou seigle, en grande quantité (ex. : pain, craquelins, biscuits, couscous, pâtes alimentaires).
-
Autres : alcools et tout édulcorant qui se termine en -ol, le miel, l’agave.
Et bien d’autres encore… Il s’agit d’une liste non-exhaustive.
COMMENT CES ALIMENTS AFFECTENT NOS INTESTINS ?
Une des raisons pour l’ensemble de ces différents types d’hydrates de carbone sont qu’elles sont irritantes, elles ne sont pas complètement digérés lorsqu’elles atteignent le gros intestin.
Chimiquement, tout ce que vous mangez est décomposé par une ou plusieurs enzymes. La principale enzyme responsable de la digestion des glucides est l’amylase, qui est d’abord produit dans votre bouche lorsque vous mâchez, puis continue de travailler lors de son voyage à travers le système digestif. Ensuite, les cellules qui tapissent votre intestin peuvent les absorber et les distribuer à d’autres parties de votre corps. Le problème avec les MODEFP est que, contrairement aux autres glucides, ils ne sont pas complètement digérés dans l’intestin grêle.
Selon le type spécifique d’hydrate de carbone, il peut s’agir d’une des deux raisons :
Nous ne pouvons pas les décomposer. L’amylase est la principale enzyme responsable de la digestion de l’amidon, mais pas la seule. Certains MODEFP atteignent le gros intestin et n’ont pas eu les enzymes nécessaires pour digérer. Les gens qui réagissent au lactose (disaccharide « D ») ont un déficit de l’enzyme lactase, qui rompt le lactose en sucres simples. Tout le monde réagit au raffinose (un des oligosaccharides, le « O » dans MODEFP), parce que les humains n’ont pas l’enzyme pour les digérer complètement. Pour certains les symptômes seront mineurs, pour les plus sensibles se sera une grande douleur.
Nous ne pouvons pas les absorber dans l’intestin grêle. Le fructose (le monosaccharide « M » de l’abréviation) n’a pas besoin d’être décomposé – c’est déjà un sucre simple. Mais le fructose peut encore causer des symptômes parce qu’il est difficile à absorber, de sorte qu’il reste dans l’intestin plutôt que de se transporter à travers la paroi intestinale dans le corps.
Autre raison, la fermentation.
Dans le gros intestin, la flore intestinale ne peut pas être plus heureuse que par l’obtention de ces hydrates de carbone – les glucides sont leur nourriture préférée. Malheureusement, les bactéries par les glucides font une fermentation sur les molécules de sucre (c’est pourquoi le F de MODEFP signifie fermentescibles).
Dernier point mais non des moindres, pour laquelle les MODEFP peuvent causer des symptômes digestifs, c’est qu’ils attirent de l’eau dans l’intestin (techniquement, ceci est connu comme l’osmose). L’osmose peut provoquer à la fois ballonnements et diarrhée, car ils vont provoquer un gonflement de la paroi intestinale. Cela aggravera les problèmes déjà causés par la prolifération bactérienne.
SENSIBLE AUX MODEFP, COMMENT LE SAVOIR ?
Réduisez votre consommation de tous les aliments riches en MODEFP entre 4 et 8 semaines pour voir si cela améliore vos symptômes. Ce laps de temps devra être assez long pour voir si vous répondez à un rééquilibrage alimentaire faible en MODEFP. Ensuite, vous pouvez réintroduire les aliments un à la fois pour déterminer si vous êtes sensible à chacune des catégories de MODEFP, mais soyez vigilant à vos affections et démarrez doucement. Si vos douleurs réapparaissent, faites une pause et ne redémarrez que lorsque les symptômes ont été à nouveau réduit.
MODEFP, un rééquilibrage alimentaire à la mode?
L’approche alimentaire du MODEFP que j'ai est à un stade expérimental, les résultats sont prometteurs.
Est-ce que ça marche ?
Oui en suivi thérapeutique naturopathique. Tout dépend si les MODEFP sont le souci à vos problèmes de santé. Car il y a d’autres aliments susceptibles de perturber votre système digestif. Notamment, le café, les aliments gras, les épices chaudes, la bière et les aliments riches en fibres, tels que le pain complet et de muesli, les fibres insolubles, ou encore d’autres familles alimentaires. Les associations alimentaires entre groupes d'aliments peuvent aussi influer cette pathologie.
Mais aussi et surtout… votre hygiène de vie, selon vos émotions, votre stress, si sédentarité, ou carence… De nombreuses causent peuvent être le soucis à votre problème, et sans doute plusieurs à la fois.
REPAS A HEURES FIXES
Ne sautez pas de repas et n’attendez pas d’être affamés au risque de ressentir des spasmes intestinaux auxquels les symptômes sont plus exacerbés qu’à la normale. Et à l’inverse, évitez les repas qui sont trop copieux, d’avoir un « trop plein » après avoir mangé. Il est préférable de ne pas surcharger le système digestif. 5 petits repas par jour valent mieux que 3 gros repas.
BOIRE BEAUCOUP D’EAU
Six à huit verres d’eau par jour est le minimum dont nous ayons besoin pour préserver la santé et de préférence en dehors des repas. L’eau permet également de diminuer le risque de constipation.
CAFEINE, THE, BOISSONS ENERGISANTES, ALCOOL…
La caféine et la théine stimulent l’activité de l’intestin et peuvent causer des diarrhées ou des inconforts.
Faites le test ! La plupart des personnes souffrant d'AIE ont noté qu’en buvant moins ou en en cessant ces boissons les symptômes s’estompaient. S’il y a une entorse, dans ce cas, ne jamais boire d’alcool l’estomac vide et à alterner avec de grands verres d’eau. Idem pour le café et le thé toujours à prendre en mangeant. Cela atténuera les effets.
UNE MEILLEURE HYGIENE DE VIE
TABAGISME
La nicotine a un effet puissant sur le système nerveux et bien des gens qui souffrent d'AIE, trouvent que le fait de cesser de fumer aide à réduire leurs symptômes. Même si vous fumez peu, cela est nuisible.
ESPRIT ZEN
Il est impératif de changer de rythme, de s’offrir des pauses, de manger lentement, de mastiquer longuement chaque bouchée, de dormir profondément et suffisamment, d’alterner régulièrement les temps de travail et de repos, des temps pour le raisonnable et des temps pour le plaisir.
RELAXATION
Se détendre ne signifie pas ne rien faire. Aussi, si vous décidez de vous relaxer, faites-en un choix positif et ménagez-vous un moment pour demeurer seul et tranquille chaque jour. Prenez un temps déterminé rien que pour vous. Quoi que vous décidiez de faire de ce temps : un peu de méditation, de yoga, une randonnée à pied, rester assis paisiblement, prendre un bain, écouter de la musique. Ce temps vous appartiendra.
LE MOMENT PRESENT
Apprenez comment on se sent à vivre le moment présent. Même des tâches comme celle de vous laver peuvent être transformées en relaxation, si vous les accomplissez lentement, avec soin et attention. Quand vous vous brossez les dents, que vous prenez une douche ou un bain ou que vous allez à la selle, faites-le lentement ; concentrez-vous sur ce que vous faites et saisissez l’occasion de « connaître votre corps » et son fonctionnement. Vos muscles sont-ils détendus ? Comment est votre respiration ? etc.
RESPIRATION
A l’inspiration, notre diaphragme, muscle de la respiration, se contracte, descend et pousse les organes dans le ventre. A l’expiration, nos poumons se vident, le diaphragme se relâche et remonte. Le diaphragme est également le muscle des émotions. En le bloquant, nous empêchons nos émotions et notre stress de s’exprimer librement. Ils restent alors « prisonniers » de notre corps et s’expriment sous formes de tensions, de douleurs (boule dans la gorge, plexus bloqué, problèmes digestifs…). En activant notre respiration, nous libérons non seulement notre diaphragme mais également nos émotions et notre stress mal digérés.
EXERCICE PHYSIQUE
Notre corps a besoin d’exercice physique, autant que de boire et de manger. Sans un exercice adéquat, le métabolisme du corps ralentit. Nous prenons du poids, nos muscles s’affaissent, les toxines mettent plus de temps à quitter notre corps, puis apparaissent toutes sortes de symptômes.











